Клиническая картина

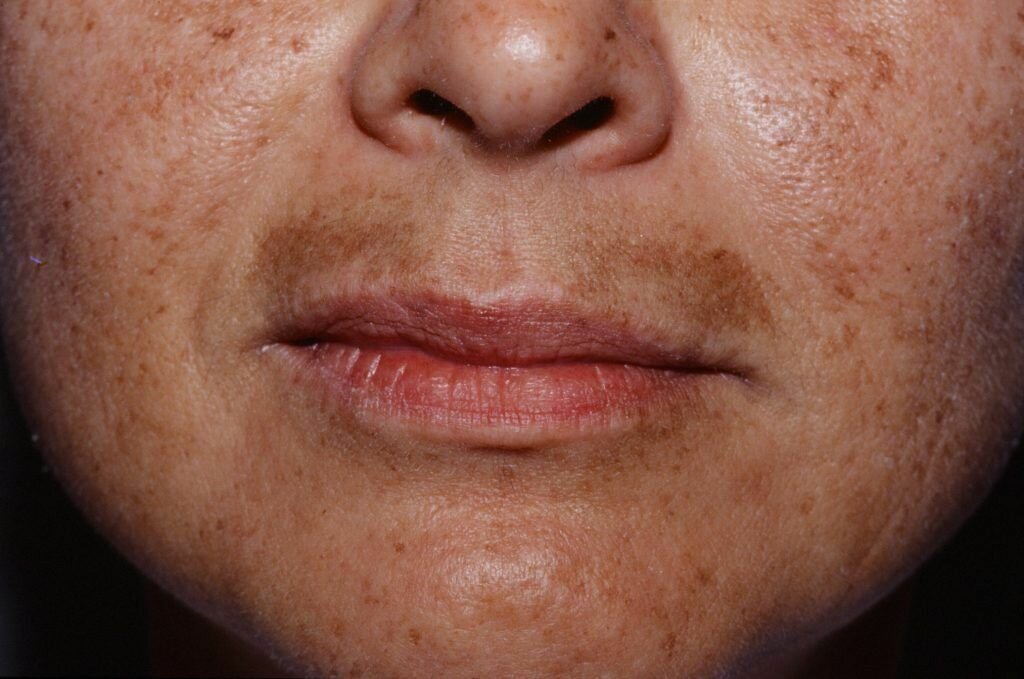
Рис. 1. Кожный покров женщины с лентиго: одиночные округлые образования темного цвета, возвышающиеся над уровнем кожи (указаны стрелками).
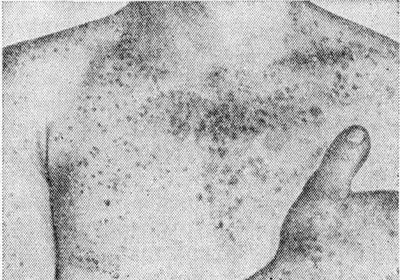
Рис. 2. Кожный покров мужчины с лентигинозом: множественные высыпания в виде мелких пятен и образований, возвышающихся над уровнем кожи.
Проявляется Л. чаще уже в первые годы жизни в виде единичных (до десятка) элементов (рис. 1). Дальнейшее увеличение числа высыпаний наблюдается либо в юношеском возрасте (юношеское Л.), либо после 50 — 60 лет (старческое Л.). Юношеское Л.— множественные, располагающиеся рассеянно на любом участке кожи, гиперпигментированные овально-округлые резко ограниченные невоспалительные образования светло-коричневого или темно-бурого цвета. Старческое Л. локализуется преимущественно на тыле кистей, предплечьях, лице, шее и имеет темно-коричневый цвет, вплоть до коричнево-черного. Субъективные ощущения при Л. отсутствуют. У взрослых людей общее число лентигинозных элементов колеблется в широком диапазоне, чаще достигая 20—30. Возможно образование очень большого числа элементов, вплоть до профузных (лентнгиноз) высыпаний (рис. 2), к-рые могут располагаться и на слизистых оболочках полости рта, половых органов.
К редким разновидностям Л. относят: лентигиноз асимметричный, или односторонний, характеризующийся асимметричным расположением сыпи; срединно-лицевое лентиго Турена, для к-рого характерна локализация элементов на лбу с переходом на переносицу, ное, реже губы и шею; вокругротовое Л. — синдром Пейтца—Егерса—Турена (см. Пейтца-Егерса синдром). Нек-рые элементы Л. могут принимать со временем бородавчатый характер или характер пигментных волосяных невусов.
Диагноз ставят на основании характерной клин, картины. Дифференциальный диагноз проводят с веснушками (см.), старческим кератозом (см. Кератозы).
Симптомы Лентиго:
Очаги поражения при лентиго представляют собой накожные пятна, имеющие темную, голубоватую или черную окраску. По своей форме пятна могут быть округлыми или овальными, продолговатыми. Они слегка приподнимаются над поверхностью здоровой кожи. На кожных покровах очаги могут располагаться как на открытых, так и на закрытых местах, и даже на слизистых оболочках полости рта. У лиц старческого возраста и у состарившихся раньше положенного времени заболевание принимает злокачественный характер. Появляясь, пятна гиперпигментации в этих возрастных группах начинают медленно расти и в дальнейшем способны трансформироваться в рак кожи.
Выделяют некоторые специфические разновидности заболевания.
Способы удаления пигментации
Для лечения пигментных пятен зачастую требуется терапия выявленного заболевания. Если проблема является чисто эстетической, то необходимый способ удаления пигментации выбирает врач-косметолог или дерматолог. Для устранения патологии применяются следующие методы:
- Химические пилинги. Один из наиболее распространенных методов борьбы с гиперпигментацией. Химические пилинги проводятся с использованием разных составов. Наибольшую эффективность при гиперпигментации показали следующие кислоты: гликолевая, молочная, яблочная, винная. Пилинги способствуют отшелушиванию верхнего слоя кожи и обновлению эпидермиса. Химические пилинги помогают убрать пигментные пятна на лице, однако нередко требуется их курсовое применение. По глубине воздействия различают три уровня пилинга: поверхностный, срединный и глубокий. Поверхностные пилинги обычно используются для улучшения текстуры кожи, также они помогают в борьбе с пигментацией. Срединные и глубокие – используются реже, только если пигментные пятна имеют большие размеры.
- Мезотерапия. Эта процедура предполагает подкожное введение небольших доз витаминных коктейлей. Препарат для инъекций подбирается индивидуально, с учетом состояния дермы. Чаще в состав входят гиалуроновая кислота, витамины, минералы, антиоксиданты, аминокислоты и другие биологически активные компоненты. Мезотерапия используется в различных целях, помимо гиперпигментации показаниями становятся первые признаки старения или акне. Методика считается относительно безопасной и эффективной, так как не требует хирургического вмешательства и имеет минимальный период восстановления.
- Биоревитализация. Такая методика подразумевает инъекции гиалуроновой кислоты. Используются препараты, содержащие высокомолекулярную или низкомолекулярную гиалуроновую кислоту, а также комбинацию активных веществ. Уколы помогают увлажнить кожу, улучшить ее структуру, стимулировать естественные процессы регенерации тканей. В результате этого удается устранить следы пигментации на различных участках.
- Фотолечение. Действенный метод удаления пигментных пятен на аппарате Harmony XL. Во время сеанса используется световая энергия в виде интенсивных световых импульсов (IPL). Эти световые импульсы поглощаются меланином, в результате чего происходит его нагревание и разрушение. Процедура относится к числу наиболее безопасных. Она не требует продолжительной реабилитации, проходит безболезненно.
- Лазерная терапия. В нашей клинике лазерное удаление гиперпигментации выполняется с помощью SmartXide DOT. Это уникальная СО2-лазерная платформа, которая позволяет добиться отличных результатов даже после 1-го сеанса. Принцип действия заключается в направленном воздействии лазерных лучей на клетки меланина. В результате этого происходит его разрушение. Методика считается эффективной, помогает справиться с пятнами больших размеров.
Успешное лечение гиперпигментации зависит от множества факторов, включая тип пятен, причины их появления и индивидуальные особенности пациента. Нередко терапия включает комбинацию различных методов для достижения заметных результатов.
Лечение злокачественных образований
Удаление элементов лентигиоза производится различными способами. Выбор метода зависит от количества пятен, глубины проникновения опухоли в кожные покровы, противопоказаний, состояния пациента.
Эффективные методы лечения лентиго:
- лучевая терапия. Эффективна как до операции, так и в послеоперационный период. Дозы облучения большие – до 600 R еженедельно;
- перфузия. Подходит для борьбы со злокачественным лентиго в области конечностей. Процедура останавливает рост опухолей. Перфузия рекомендована при образовании метастазов, при рецидивах;
- хирургическое вмешательство. Производится иссечение воспалённого узелка и прилегающих тканей. Резекция (иссечение) прилегающих лимфатических узлов показана при выявлении метастазов;
- химиотерапия. Использование сильнодействующих препаратов – Лоустина, Блеомицина угнетает развитие раковых клеток на различных этапах развития опухоли;
- генная терапия. Современная методика. Вводится ген класса IMCH посредством инъекции;
- метастазы удаляют при их проникновении в мозг, печень, лёгкие. Одновременно для предотвращения дальнейшего роста метастазов назначают специфические препараты. Подбор – строго индивидуален.
Обратите внимание! Хорошие результаты показал препарат человеческого интерферона – гликозилированный INF. Лечение метастазов проводится в комбинации с другими сильнодействующими средствами.
Классификация
Исходя из провоцирующих факторов, различают две формы развития этого недуга:
- врождённая;
- приобретённая.
В свою очередь, приобретённая форма развития этого заболевания кожи разделяется на такие виды:
- простая – чаще всего обусловлена сбоями в гормональном фоне, нарушением процесса обмена веществ;
- актиническое лентиго;
- старческое или печёночное лентиго – возникает на фоне нарушенного обмена веществ сенильного характера, может сопровождаться выраженным процессом ;
- юношеское – обусловлено перестройкой в гормональном фоне в связи с естественными физиологическими процессами;
- лентигиоз слизистых покровов – характеризуется проявлением светлых полосок на слизистых оболочках;
- солнечное лентиго – обусловлено повышенной восприимчивостью кожи к ультрафиолетовым лучам.
Пятна солнечного лентиго, в большинстве случаев, проявляются после солнечного ожога или длительного облучения под искусственными солнечными лучами.
Отдельно следует выделить две формы заболевания, которые встречаются крайне редко:
- центральный лентигиноз Турена – пятна наблюдаются в области рта, щёк, реже переходят на плечи. Сопровождаются крайне тяжёлой симптоматикой – эпилептическими приступами, психиатрическими расстройствами, задержкой в развитии;
- периорифициальный лентигиноз – пятна локализуются в области лица, особенно губ. Болезнь сопровождается появлением множественных пятен, а также полипов в различных органах, которые склонны к злокачественному перерождению.
По характеру течения различают доброкачественное и злокачественное лентиго. Наиболее неблагоприятный прогноз имеет последняя форма.
Развитие злокачественной формы заболевания характеризуется четырьмя стадиями:
- первая и вторая стадия – припухлость новообразования, метастазирования в другие органы нет, прогноз положительный;
- третья стадия – изъявление новообразования, болевые ощущения. При своевременно начатом лечении прогноз может быть положительным;
- четвёртая стадия – начинается процесс метастазирования в другие органы, что провоцирует проявление соответствующей симптоматики. Прогноз крайне неблагоприятный, эффективность лечения наблюдается только в 10%.
Из этого следует, что чем раньше будет диагностировано заболевание, тем выше будет эффективность лечения и оптимистичнее прогноз.
Что такое гиперпигментация?
Пигментообразование представляет собой сложный биохимический процесс, который протекает в нашей коже и зависит от целого ряда сопутствующих факторов. За цвет кожных покровов, а также глаз и волос в нашем теле отвечает меланин. Он синтезируется меланоцитами – клетками эпидермиса – в результате процесса меланогенеза. Полученный меланин поступает в кератиноциты, в которых постепенно накапливается, а затем равномерно распределяется. В итоге кожа человека приобретает уникальный оттенок. Различают несколько типов меланина: бесцветный лейкомеланин, красный феомеланин и черный (или коричневый) эумеланин. Преобладание одного из них влияет на цвет кожи.
Иногда процесс распределения меланина нарушается, из-за чего в отдельных клетках скапливается его избыток. В результате этого на теле появляются пигментные пятна. При этом дисхромия может заключаться как в усилении, так и ослаблении пигментации.
Симптомом гиперпигментации (гипермеланоза) является более интенсивная окраска кожи на отдельных участках. Выделяют несколько вариантов такой косметической проблемы. Первая разновидность – очаговая пигментация – затрагивает небольшие участки. Чаще всего она имеет поствоспалительный характер или развивается после травм. Диффузная форма занимает достаточно обширные участки кожных покровов. Ее появление связывают с приемом лекарственных препаратов, системными заболеваниями, опухолевыми процессами.
Современные методы лечения
 Обнаружив пятнышки, непонятные невусы, утолщения, узелки, обратитесь к дерматологу. В большинстве случаев рекомендована консультация онколога.
Обнаружив пятнышки, непонятные невусы, утолщения, узелки, обратитесь к дерматологу. В большинстве случаев рекомендована консультация онколога.
Выбор терапии зависит от того, какой результат показали анализы. При доброкачественных пятнах лечение одно, при подозрении на малигнизацию (перерождение в злокачественное образование) методы другие.
Важно! Все подозрительные образования на теле, имеющие признаки меланомы, удаляют. При обычной, доброкачественной форме рекомендованы:
При обычной, доброкачественной форме рекомендованы:
- лазерная шлифовка кожи. Уменьшает размер пигментированных образований, делает их более плоскими;
- ретиноловый пилинг. Отличные результаты достигнуты при обработке пятен светлого цвета. У пациентов с тёмной кожей светлеет не только пятнышко, но и эпидермис вокруг;
- фотопротекция. Современный метод эффективен при разных видах образований. Вспышки света высокой температуры разрушают пигментный слой, наполненный меланином;
- диатермокоагуляция немногочисленных элементов. С помощью специального аппарата ткань точечно нагревается до 80 градусов. Результат обработки – сворачивание белка. После процедуры на коже остаётся небольшой рубец, исчезающий в скором времени.
Насколько опасны пигментные пятна?
Гиперпигментация в большинстве случаев не является опасной. Однако стоит понимать что некоторые пигментные пятна связаны с онкологией. Изменения отдельных участков могут служить сигналом развития меланомы – разновидности злокачественной опухоли, которая развивается в меланоцитах. Такая патология может возникнуть независимо от пола и возраста.
Насторожить должны следующие симптомы:
- Рост, изменение размеров пятен. Если пигментное пятнышко стремительно растет, меняет свои характеристики, начинает кровоточить, это свидетельствует о наличии патологического процесса.
- Неравномерность тона. Неравномерное окрашивание пятна, особенно его потемнение по сравнению с окружающей кожей, также может быть тревожным признаком.
- Рваные контуры. Пигментные образования с неровными или зазубренными краями нередко представляют опасность, особенно если они растут или изменяют цвет.
- Покраснение, воспаление кожи. Если вокруг пигментного пятна появляются покраснения, признаки воспаления, отеки, то не лишним будет проконсультироваться с врачом.
Важно!
Информацию из данной статьи нельзя использовать для самодиагностики и самолечения. Для постановки
правильного диагноза и назначения лечения следует всегда обращаться к врачу.
Профилактика гиперпигментации
Профилактика пигментных пятен играет важную роль в сохранении здоровья и красоты кожи
Для предотвращения нежелательных образований, стоит обращать внимание на следующие компоненты в косметических средствах:
- Обновляющие и отшелушивающие вещества. Это различные кислоты (например, гликолевая кислота) и ретинол. Такие ингредиенты помогают улучшить текстуру кожи, выровнять ее тон и осветлить уже появившиеся пигментные образования.
- Компоненты, укрепляющие защитный барьер. Масла и витамины C и E способствуют укреплению естественного защитного барьера эпидермиса. Это помогает предотвратить негативное воздействие ультрафиолетовых лучей и защищает кожу от ожогов.
- SPF-фильтры. Средства с SPF-фильтрами считаются ключевым фактором в профилактике пигментации. Использование средств с SPF круглый год, даже в пасмурную погоду или зимой, поможет избежать пигментации. Даже в зимний период рекомендуется выбирать кремы с повышенными показателями SPF (выше 30), чтобы обеспечить максимальную защиту.
Систематическое использование солнцезащитных средств, регулярное увлажнение и правильный выбор косметики помогут поддержать здоровье кожи, предотвратить пигментацию, покраснения и повреждения.
Литература
- Дерматовенерология: Национальное руководство. Краткое издание / под ред. Ю. С. Бутова, Ю. К. Скрипкина, О. Л. Иванова. – М.: ГЭОТАР-Медиа, 2013. – 896 с.
Виды пигментации кожи
Видов пигментации очень много.
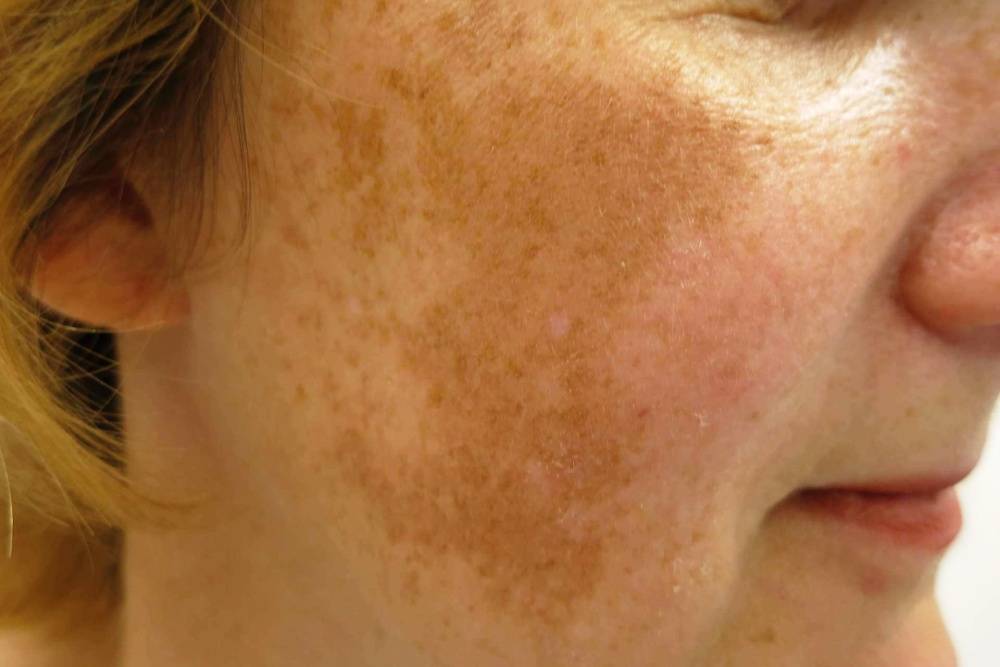
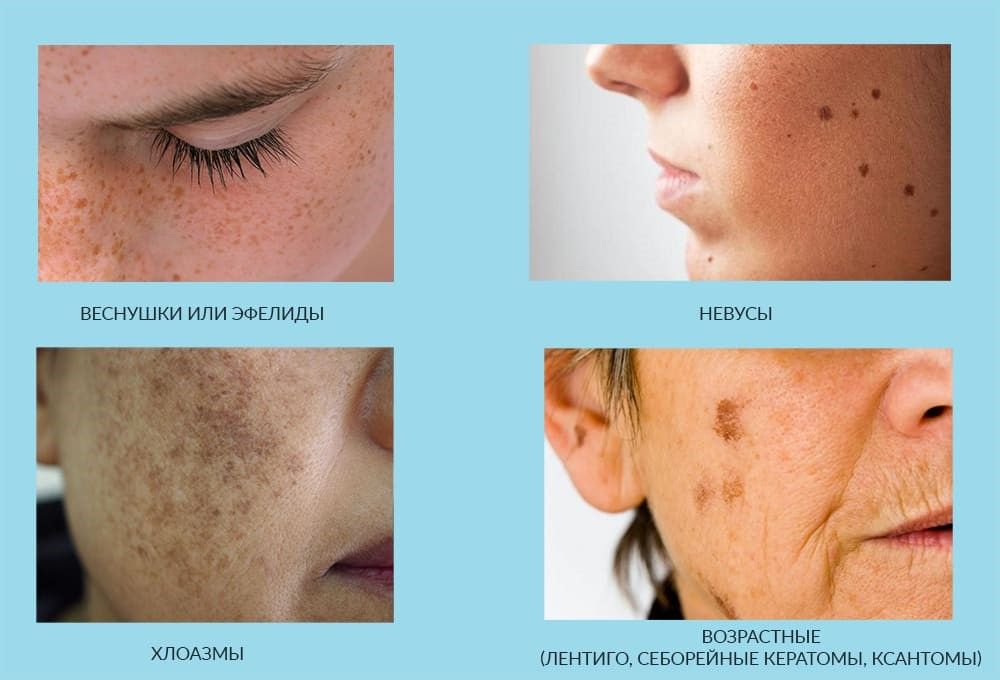
1. Хлоазма, или мелазма, выглядиткак коричневое пятно без четкой формы, нередко является наследственной или возникает во время беременности. Зоны —– щеки, верхняя губа, подбородок, лоб.
2. Солнечный, или одиночный лентиго, — пигментированные плоские пятна небольшого размера; могут располагаться в любой части лица, в области декольте и на тыльных сторонах рук.
«Появляются на всех участках, которые открыты УФ-лучам. Спровоцировать появление лентиго очень просто: достаточно не использовать кремы с SPF или излишне увлечься солярием», — говорит Анастасия Буробина.
3. Веснушки (эфелиды) — множественные пятнышки, которые чаще всего появляются в возрасте 2 лет; их количество со временем может расти. К 20 годам они могут стать светлее, уменьшиться или полностью исчезнуть.
4. Поствоспалительная (посттравматическая) пигментация может возникнуть как ответ на нарушение защитного барьера кожи.
«Банальный пример: человек выдавил прыщ и отправился загорать — на месте этого прыща остается пигментное пятно. Причины повреждений кожи могут быть разными, от инфекции и аллергической реакции до ожогов и гематом», — поясняет эксперт.
Лентиго причины
На развитие лентиго влияет травматизм. Множественные лентиго относят к патологическому состоянию – лентигиноз. Врожденный лентигиноз наследуется человеком аутосомно-доминантным путем. Для него характерно появление на коже (кроме кожи лица) большого количества мелких округленных коричневых пятен. Поражения кожных покровов сочетаются с такими пороками развития, как врожденная глухота, порок сердца, расщепление позвонков. Приобретенный лентигиноз возникает после нарушений функции печени, а также в преклонном, старческом возрасте.
Лентиго достигает размеров в диаметре до 2 см, однако более распространены образования по 1-3 мм, при этом имеет круглую или удлиненную форму с оттенком желтизны или буровато-черного окраса. Пятна несколько уплотнены и возвышаются над кожной поверхностью.
Лентиго врожденное зачастую имеет крупные размеры. Малигнизация при этом наблюдается очень редко. Для нее характерен зуд, а также шелушение, увеличение размеров, покраснение, изменение цвета пятен.
При периорифициальном лентигинозе на кожных покровах фактически сразу после рождения ребенка возникает множество пигментных пятен вокруг рта, на губах, слизистой оболочке рта и у заднего прохода. В промежутке от 10 до 30 лет у больных появляется полипоз желудка с малигнизацией, а также полипоз кишечника (зачастую тонкой кишки).
Выделяют несколько видов лентиго: солнечное, юношеское, старческое.
фото солнечного лентиго
Солнечное лентиго
Этот тип возникает на тыле кистей, лице, а также предплечьях. Причинами возникновения служит частое солнечное облучение.
Солнечное лентиго появляется вследствие лонгитюдного влияния на кожные покровы ультрафиолетового излучения. Люди обладатели светлого типа кожи чаще подвержены данному заболеванию. Большое влияние на возникновение солнечного лентиго оказывает возраст – старшие люди больше подвержены заболеванию. Однако солнечное лентиго способно появиться и у молодежи в случае злоупотребления солярием.
Солнечное лентиго сосредотачивается в области кистей рук, лица, шеи. Эти пятна имеют тенденцию к постепенному распространению, а также увеличению: первоначальный диаметр имеет размеры 5 миллиметров.
Солнечное лентиго имеет цвет от светло-коричневого до более темного и даже черного. Подмечена закономерность: продолжительность срока заболевания влияет на потемнение пятен на коже.
Солнечное лентиго не имеет связи с системными болезнями, а также не влияет на общее физическое состояние человека.
Лентиго юношеское
Впервые начинает проявляться еще в детстве и способно распространяться на любой кожный участок. Второе название ювенильное лентиго или простое лентиго. Этот вид лентиго не имеет связи с серьезными заболеваниями, которые поражают разные системы организма.
Лентиго юношеское и причины его окончательно не установлены, но выяснено, что данный вид не провоцируется ультрафиолетовым облучением.
Лентиго юношеское и его симптомы: возникновение темных пятен, близких по форме к кругу или овалу, с диаметром 3-15 миллиметров и сглаженными краями. Пятна лентиго способны поражать слизистые оболочки, кожные покровы и иметь от единичных до множественных элементов сыпи. Дифференциальный диагноз устанавливается на основе данных гистологического исследования.
Старческое лентиго
Причиной заболевания выступают возрастные изменения кожи. У пожилого человека пятна лентиго возникают зачастую на кистях рук, а также области лица. Для старческого лентиго нехарактерна пигментная сетка и отсутствие проявлений онкологических заболеваний кожи. Визуально заболевание представлено нечетко очерченными, плоскими, пигментными пятнами. Зачастую возникают после солнечного ожога. По форме они крупнее пятен юношеского лентиго, и способны достигать в диаметре 1 см. Высыпания свойственны лицам пожилого возраста, имеющим светлую кожу.
фото старческого лентиго
Этиология
Выделяют такие этиологические факторы развития этого патологического процесса:
- повышенная восприимчивость к ультрафиолетовым лучам;
- воздействие на кожу искусственных источников излучения;
- использование косметических средств, которые содержат оксидированные компоненты;
- частые косметологические процедуры;
- перенесённые ранее дерматологические заболевания;
- приём гормональных противозачаточных средств;
- беременность;
- период полового созревания;
- приём иммуносупрессоров;
- слабая иммунная система;
- инфицирование ;
- перенесённые ранее операции по трансплантации органов;
- возрастные изменения.
Редко, но все же встречаются случаи, когда этиология этого дерматологического заболевания не установлена или имеет наследственный характер.
Профилактика заболевания
Профилактических действий, которые смогли бы уберечь вас на 100% от возникновения болезни, нет. Можно только максимально снизить риск образования пигментных пятен. Для этого достаточно выполнять нижеуказанные правила:
- Правильно питаться.
- Посещать периодически дерматолога.
- Избегать частых посещений солярия.
- Предоставлять коже защиту посредством мазей, кремов с SPF.
- Реже бывать под лучами солнца.
- Забыть о вредных привычках.
При каком-либо изменении лентиго (появляется , меняется цвет, форма, увеличиваются размеры пятен) следует немедленно посетить дерматолога.
В этом видео показано, как удаляют пятно лентиго:
Разновидности пигментных пятен
Выделяют несколько механизмов возникновения гиперпигментации кожи. В зависимости от этого пятна могут быть:
- меланоцитарные – в этом случае пигментация возникает в результате увеличения числа меланоцитов;
- меланиновые – пигментация спровоцирована увеличенной выработкой или накоплением меланина, а также замедлением процесса обновления рогового слоя эпидермиса.
Пигментные пятна могут появиться на теле или лице, могут носить ограниченный или распространенный характер, быть первичными или вторичными. Также следует знать о том, что не все образования являются физиологическими – некоторые пятна могут возникнуть по патологическим причинам.
Чаще всего возникает гиперпигментация следующего типа:
- Эфелиды (веснушки). Эти небольшие образования разного оттенка коричневого цвета являются наиболее распространенной формой гиперпигментации. Веснушки связаны с генетической предрасположенностью и обычно появляются в детском или подростковом возрасте. Они усиливают свой цвет под воздействием солнечных лучей, могут временно исчезать в холодное время года.
- Мелазма. Эта форма пигментации характеризуется пятнами с неровными очертаниями разного оттенка, склонными к слиянию. Спровоцировать появление мелазмы могут гормональный дисбаланс, беременность, использование оральных контрацептивов и избыток ультрафиолетовых лучей. При устранении причин такие новообразования могут полностью исчезнуть.
- Невус Беккера. Такой вариант гиперпигментации встречается в основном у мужчин и характеризуется наличием волос на пигментированной области. Появление невуса Беккера может быть связано с различными факторами: например, его нередко провоцируют стресс и избыток ультрафиолетового излучения. Невус часто локализуется в области груди, спины и голеней.
- Вторичная воспалительная гиперпигментация. Связана с повреждением верхнего слоя эпидермиса. Порезы, раны, укусы, другие повреждения могут запускать воспалительные процессы, которые оставляют пигментированные следы.
- Дерматит Берлока. Пигментные пятна буроватого цвета на шее и других участках тела различной формы могут появиться после использования одеколона при воздействии ультрафиолетового излучения. Они часто сопровождаются умеренным зудом, могут исчезать без лечения.
- Токсическая меланодермия (меланоз Риля). Этот тип гиперпигментации связан с профессиональной деятельностью и повышенной чувствительностью к солнечному излучению. Обычно возникает при длительной работе с различными химическими веществами.
- Сенильное лентиго (возрастная гиперпигментация). Пятна неправильной формы и разнообразного оттенка появляются на открытых участках кожи, подверженных ультрафиолетовому облучению. Чаще обнаруживаются у пожилых пациентов.
- Юношеское лентиго. Такая пигментация обычно возникает у детей из-за нарушения гормонального фона, у взрослых не встречается. Лентиго представляет собой светлые плоские пятна на слизистых оболочках.
- Лекарственная гиперпигментация. При использовании некоторых лекарств также может возникнуть гиперпигментация кожи. Эти пятнышки имеют разные характеристики, обычно исчезают самостоятельно после отмены препаратов.
Причины появления
 Мелацитарный невус часто встречается у людей пожилого возраста – 60 лет и старше, у мужчин реже, чем у женщин. По статистике, смертность от злокачественных форм лентиго у сильного пола выше. Причина – более агрессивное, тяжёлое течение болезни.
Мелацитарный невус часто встречается у людей пожилого возраста – 60 лет и старше, у мужчин реже, чем у женщин. По статистике, смертность от злокачественных форм лентиго у сильного пола выше. Причина – более агрессивное, тяжёлое течение болезни.
Почему появляются пигментированные образования? Провоцирующих факторов достаточно:
- светлая кожа, волосы с минимальным количеством красящего пигмента меланина;
- пожилой возраст;
- ослабленный иммунитет;
- гормональные сбои при беременности, во время полового созревания, после родов;
- длительное пребывание на солнце;
- чувствительность к воздействию ультрафиолета;
- солнечные ожоги, перенесённые в детстве;
- носительство ВПЧ (вируса папилломы человека);
- наследственность.
Также:
- ВИЧ-инфицированные пациенты;
- люди с пересаженными донорскими органами.
Обратите внимание! Количество людей, у которых обнаружен лентигиоз, за последние десятилетия возросло. Ежегодно в разных странах мира регистрируется более 90 тысяч новых случаев заболевания.
К какому врачу следует обратиться?
Частый вопрос связан с тем, к какому врачу обращаться с пигментными пятнами. При появлении гиперпигментации рекомендуется записаться к дерматологу. Этот врач обладает глубокими знаниями в области кожных заболеваний и пигментационных нарушений. Дерматолог проведет необходимое клиническое обследование и беседу с пациентом для выявления характеристик и особенностей пигментации.
Если дерматолог выявит признаки патологий внутренних органов, возможно, потребуется консультация эндокринолога, терапевта, гинеколога, уролога. Это позволит выявить и вылечить основную причину гиперпигментации.
Если существует подозрение на злокачественное изменение пигментированного образования, врач может предложить его удаление. Например, такое часто происходит в случае с лентиго. После удаления проводится гистологическое исследование, которое помогает определить характер образования и подтвердить его доброкачественность.
Раннее обращение к дерматологу и своевременная диагностика патологии могут сыграть ключевую роль в успешном лечении и предотвращении возможных осложнений.
Диагностика пигментации
Существенную роль в диагностике пигментных нарушений играет тщательный сбор анамнеза. Врач выясняет время появления проблемы (например, с рождения, в детстве или в более позднем возрасте), семейный анамнез, прием определенных лекарственных препаратов, а также факторы окружающей среды (чрезмерное воздействие ультрафиолета). Появление пигментных пятен может стать самостоятельной проблемой или следствием других заболеваний, поэтому учитываются хронические патологии
Важно разобраться, почему дисхромия появилась на определенном участке и какие факторы могли усугубить ситуацию.
Следующий этап диагностики – это тщательное исследование кожи и оценка очагов поражения. Проводится дерматоскопия, позволяющая детально рассмотреть микроструктуру разных слоев кожи. Учитывается локализация пигментных пятен, их цвет, очертания.
Обязательным является проведение дифференциальной диагностики, которая позволяет исключить злокачественные новообразования. Используются специально созданные алгоритмы, позволяющие во время дерматоскопии определить доброкачественность или злокачественность имеющегося новообразования. В процессе диагностики врач должен исключить наличие следующих факторов, которые свидетельствуют о злокачественности образования:
- Выпуклая форма новообразования (оно приподнято над поверхностью кожи).
- Изменение размеров или активный рост.
- Неправильные границы.
- Асимметричная форма.
- Крупный размер (как правило, превышающий 5–6 мм).
- Неравномерная окраска, наличие коричневых, черных, серых включений.
Каждый из этих критериев (индексов) имеет балльную оценку от 1 до 2. При наличии одного или нескольких критериев, в сумме дающих более 2 баллов, врач может заподозрить наличие меланомы кожи.
При диагностике пациенту может потребоваться консультация терапевта, гинеколога, эндокринолога, гастроэнтеролога. Это позволит выявить причины дисхромии или исключить влияние определенных факторов.

Особенности возникновения
Цвет кожи человека – результат взаимодействия различных факторов. Ключевые составляющие этого процесса:
- Количество, особенности распределения меланина.
- Толщина эпидермиса.
- Состояние рогового слоя.
- Количество и расположение кровеносных сосудов.
Меланин, основной пигмент кожи, синтезируется в специальных структурах, называемых меланосомами. Синтез меланина начинается с аминокислоты тирозина. Вещество проходит несколько этапов превращения под воздействием ферментов, прежде чем превратиться в меланин.
Важными являются наличие и работа меланоцитов – клеток, способных синтезировать меланин. Хотя количество меланоцитов у разных людей практически не различается, такие клетки могут иметь разную активность. При нарушении процесса выработки меланина или избыточной активности меланоцитов происходит формирование затемненных участков кожи. Спровоцировать патологический процесс могут как физиологические, так и генетические факторы.
![Как убрать пигментные пятна [обзор средств l’oréal] - причины появления и виды пигментации](https://obuv-j.com/wp-content/uploads/c/b/a/cba2b721a06f2e21b3037dd3e582de42.jpeg)