Методы лечения и их эффективность
В течение всего реабилитационного периода пациент должен посещать пластического хирурга по установленному графику. Во время плановых осмотров специалист оценивает динамику заживления костной ткани, если присутствуют признаки усиленного формирования костной мозоли, то врач назначает комбинированное лечение.
Лекарственная терапия
Для снижения отека, купирования воспалительного процесса и предотвращения инфицирования врач назначает пациенту антиконгестанты и антибиотики. Если наблюдается чрезмерное разрастание мозоли, дополнительно могут быть назначены:
- гормональные препараты, в первую очередь гидрокортизон, который уменьшает воспаление и способствует размягчению соединительной ткани мозолистого тела;
- вещества, способствующие уменьшению объема соединительной ткани (с катаболическим эффектом);
- симптоматическое лечение — анальгетики для купирования боли, витаминотерапия для повышения иммунитета и пр.
В качестве наружной терапии назначаются различные мази для нормализации процессов рубцевания.
Медицинские процедуры
Рассасыванию костной мозоли способствуют некоторые физиотерапевтические процедуры. Лечение назначается при отсутствии острого воспаления и при адекватном самочувствии пациента. Наиболее хороший терапевтический эффект обеспечивают следующие виды физиолечения:
- УВЧ — усиливает микроциркуляцию крови, способствует поступлению в мозолистое тело необходимых для рассасывания веществ, ускоряет метаболические процессы в костных образованиях;
- магнитотерапия — улучшает обменные процессы, повышает иммунный статус;
- ультрафонофорез —метод сочетает воздействие ультразвуковых колебаний с действием медикаментов. Активизируя метаболизм, процедура обеспечивает поступление лекарственных веществ непосредственно к мозоли. Чаще всего применяется стероидная мазь с лидазой и гидрокортизоном. Ультразвук повышает проницаемость кожи и иных тканей, регулирует работу периферических нервных окончаний, а стероиды способствуют размягчению мозолистой структуры.
Конкретный вид физиотерапии и кратность сеансов определяет врач на основании клинической ситуации.
Косметологические манипуляции
Незначительные неровности, обусловленные периостальным образованием, можно замаскировать при помощи филлеров. Инъекции обеспечивают кратковременный результат и примерно каждые полгода возникает потребность в повторении процедуры. Как правило, данный метод используется в качестве временного варианта в ожидании оперативного вмешательства или при наличии противопоказаний к нему.
 Инъекции для устранения костной мозоли
Инъекции для устранения костной мозоли
Другие способы лечения
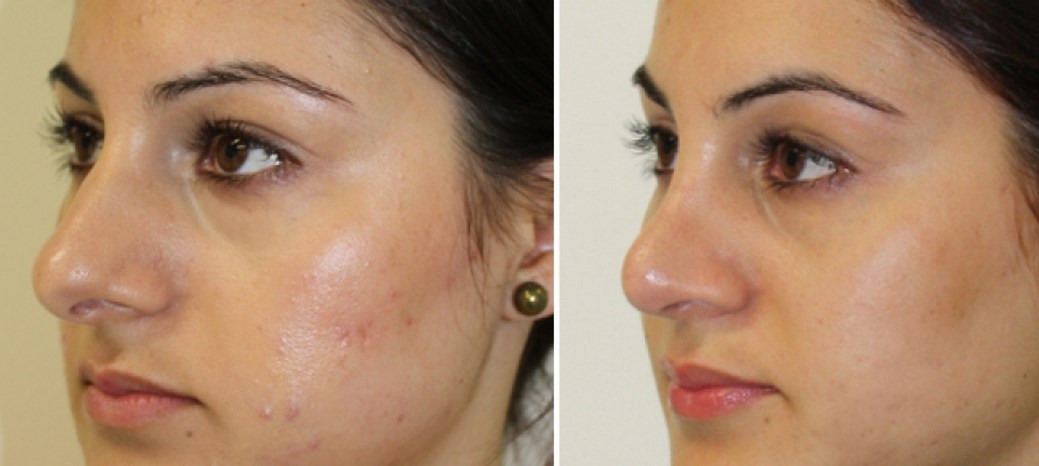
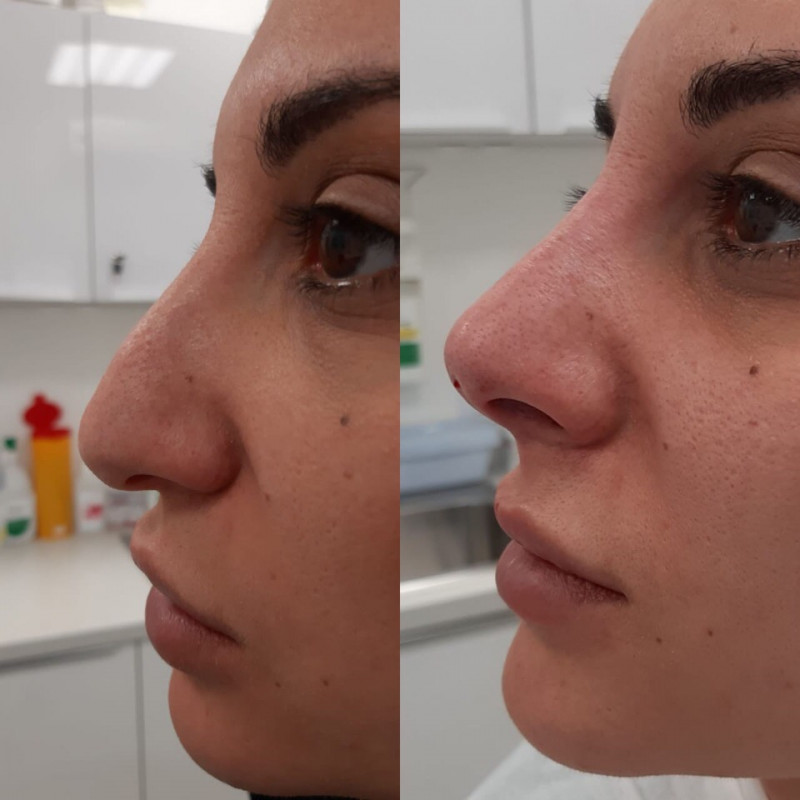
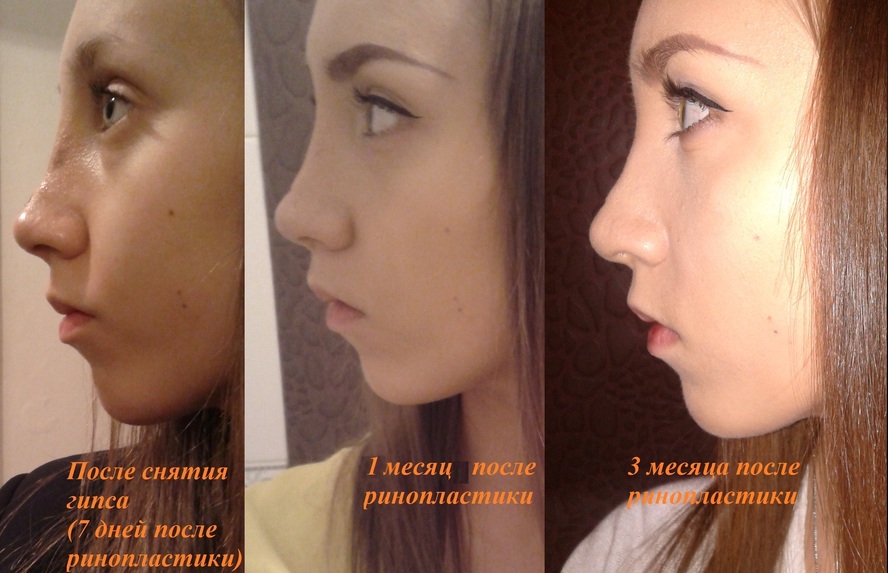
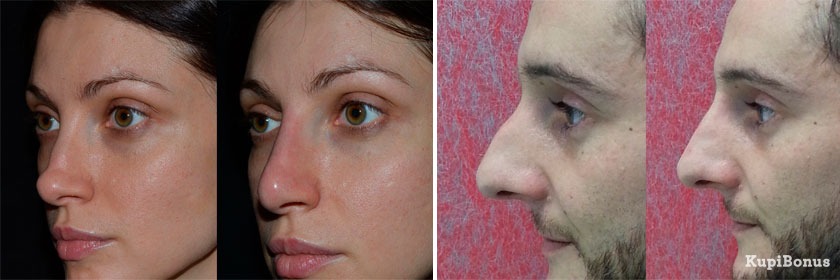
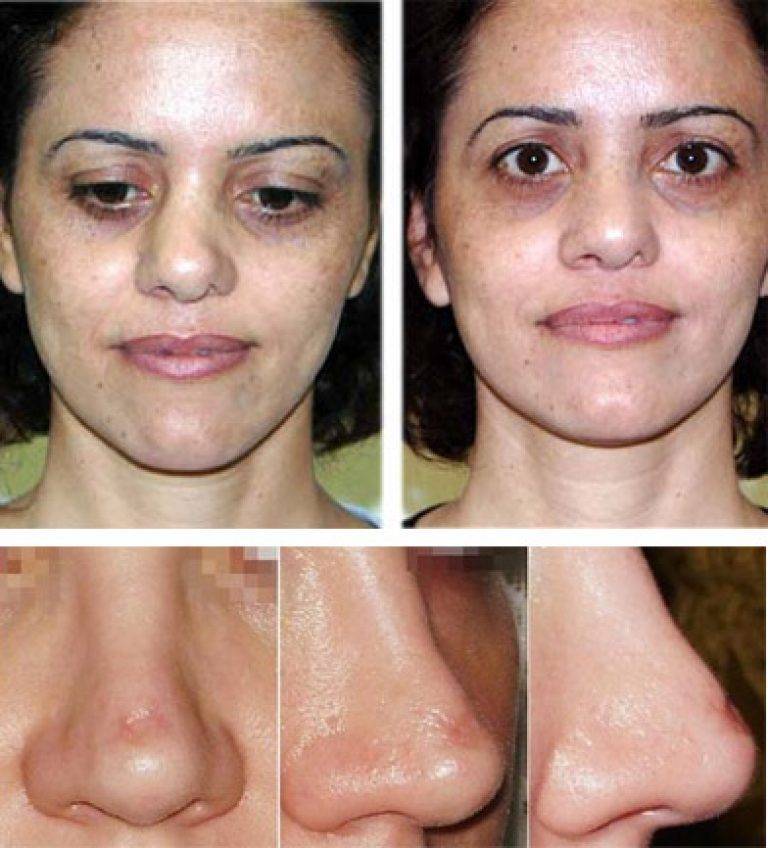
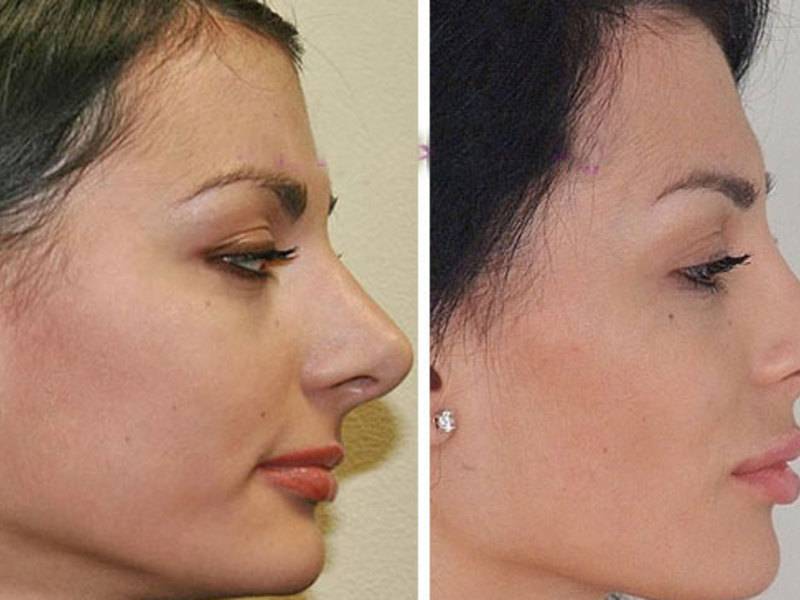
Если мозоль стала причиной появления горбинки, деформации или искривления носа, эффект от консервативного лечения отсутствует, то дефект устраняется при помощи вторичной ринопластики. Хирургическая операция позволяет ликвидировать мозолистый нарост и полностью восстановить эстетику носа. Коррекция проводится минимум через год после первого вмешательства, когда организм пациента полностью восстановится.
Коллостотерапия
Гель Коллост — высокотехнологичный биологический материал, а именно — коллаген первого типа с полностью сохраненной структурой. Он используется для коррекции втянутых (гипотрофических) рубцов. Препарат сразу после введения создает недостающий объем, а также активизирует регенерацию тканей в зоне воздействия, запуская образование новых волокон коллагена и повышая качество вновь образуемой ткани (большая упорядоченность волокон, большая эластичность).
Коррекция рубцов препаратом Коллост обычно позволяет добиться желаемого эффекта сразу после первой процедуры. Сам препарат подвергается постепенному рассасыванию в тканях, но за счет стимуляции коллагеногенеза введенный коллаген постепенно замещается собственным коллагеном организма.
Мази и гели

Фармакологическая промышленность предлагает огромный ассортимент кремов и мазей от келоидных рубцов.
Следует выделить самые популярные из них:
- Контрактубекс. В состав средства входит гепарин натрия и аллантонин. Наносится средство из расчета 0,5 см на 25 см² кожи. Мазь втирают легкими массирующими движениями. При застарелых образованиях средство рекомендуется накладывать на повязку. Количество нанесений геля – 2—3 раза в сутки.
- Келофибраза. Позволяет размягчить рубцовую ткань и поддержать водный баланс кожи. Основной эффект средства – противовоспалительный.
- Зерадерм. Препарат назначается для уменьшения размера шрама после хирургических операций. Крем создает на поверхности кожи защитную пленку, которая защищает шрам от воздействия ультрафиолетовых лучей. Препарат считается наиболее эффективным средством при лечении келоидов на лице.
- «Scarguard». Крем оказывает сдавливающее воздействие на рубцы, тем самым уменьшая их размер и выпуклость.
- Дерматикс. Лекарство позволяет справиться с рубцами любого типа и предотвратить разрастание образования.
- Димексид. Препарат используется в сочетании с другими медикаментами. Основная цель средства – усилить терапевтический эффект мазей и гелей.
Противопоказания к процедурам
Следует помнить, что любые методы, связанные с нарушением целостности кожи, могут принести больше вреда, чем пользы.
Не рекомендуется выполнять следующие процедуры:
- мезотерапия;
- инъекции филлеров;
- пирсинг;
- перманентный макияж;
- срединные и глубокие пилинги;
- нитевой лифтинг;
- радиочастотный лифтинг;
- лазерная эпиляция.
Профилактика считается приоритетной и должна использоваться до, во время и сразу после закрытия раны. Терапия келоидов основывается на уменьшении механического напряжения в зоне рубца, иссечении избыточной рубцовой ткани хирургическими методами. Также используются инъекционные способы — введение препаратов, которые стимулируют процесс разрушения коллагена, силиконовые повязки или гели.

Келоид никогда не исчезнет полностью, но, вероятно, станет менее симптоматичным. Большие поражения труднее поддаются лечению.
Пациент, у которого есть склонность к образованию келоидных рубцов, не должен подвергаться плановым или косметическим операциям на коже или процедурам, таким как пирсинг. Грамотный специалист обязан собрать анамнез, чтобы не допустить появление рубца
Когда дело доходит до келоидов, профилактика имеет важное значение, потому что современные методы лечения оставляют желать лучшего
Рубцы нужно удалять лазером
К сожалению, медицинское интернет-сообщество в нашей стране никак и никем не регламентируется. Поэтому обычные люди (потребители медицинских услуг) зачастую становятся обманутыми недобросовестными клиниками и врачами. Броская реклама и обещания избавиться от всего и сразу — лишь вводят в заблуждение.
Один из мифов о «правильном» лечении рубцов — это использование лазера (при этом сразу вспоминаются лозунги, что операцию тоже нужно было делать лазером и только в «клинике лазерной медицины»). В реальности же лазерное воздействие на ткани не творит чудеса, оно лишь позволяет убрать грубые дефекты в области рубца — например, бугорки и другие неровности. Но сделать рубец меньше или уже — лазер не может!
Возможные осложнения и последствия
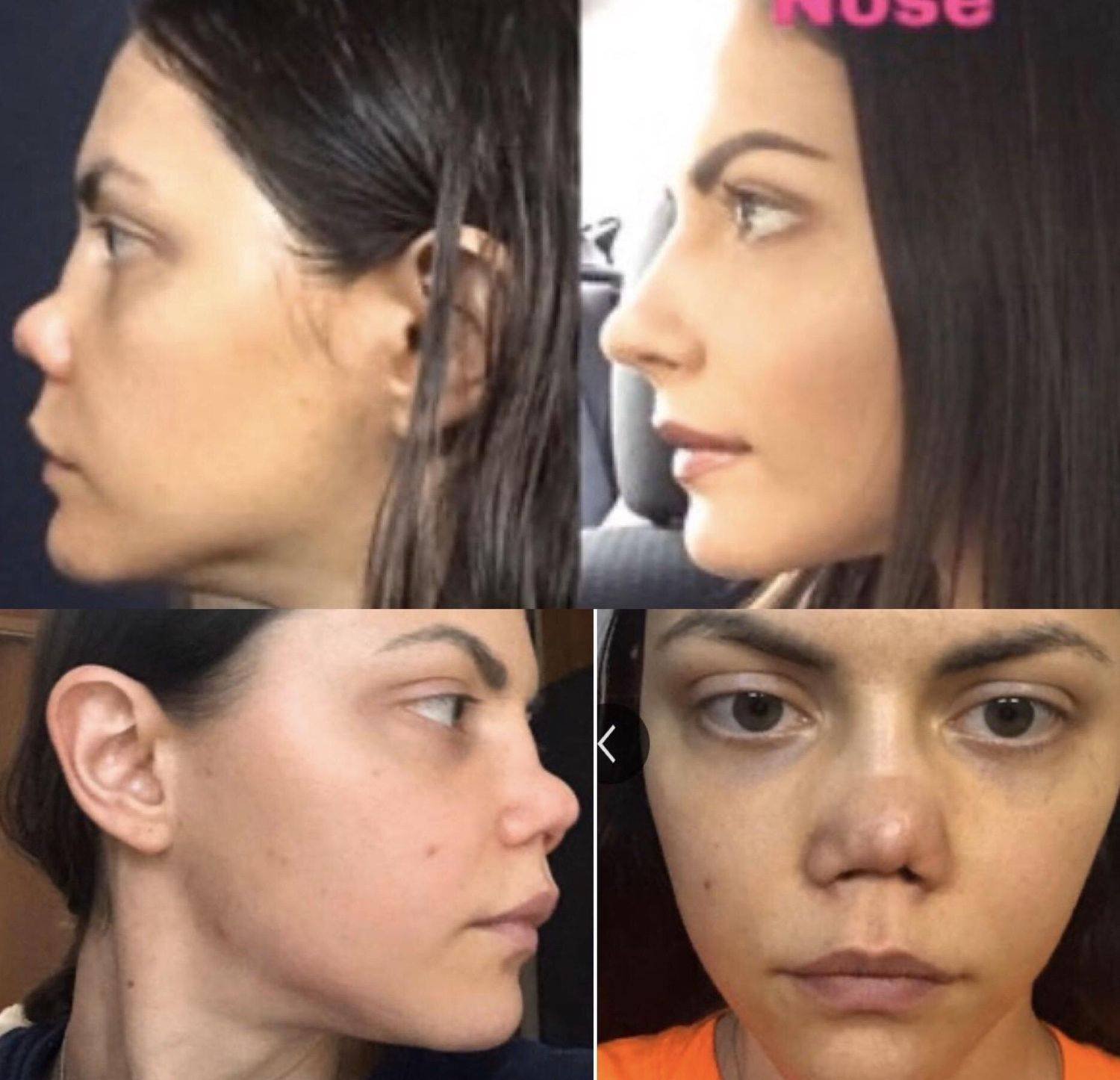
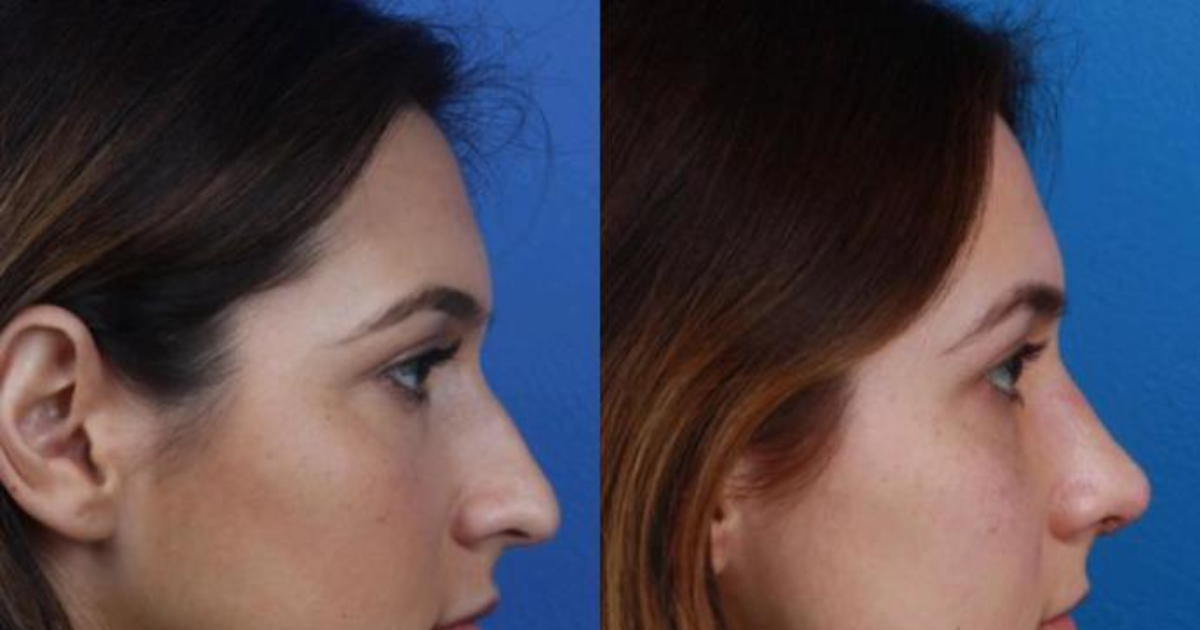
Наиболее частым осложнением после проведения процедуры является недовольство пациента. Нос может получиться не такой, как ожидался, либо новая форма идеального носа не соответствует с другими пропорциями иных частей лица. Помимо этого, может появиться кривизна и асимметрия.
В послеоперационный период у всех пациентов появляется отек и круги под глазами, это считается нормальной реакцией организма на процедуру. В течение первых двух недель также может наблюдаться покраснение, гематомы, затруднение дыхания.
К более серьезным медицинским последствиям можно отнести 2 большие группы: функциональные и эстетические нарушения.
К первой группе относят:
- Появление воспаления, нагноения, либо абсцесса.
- Аллергические реакции, вплоть до шока.
- Повреждение перегородки и нарушение дыхания.
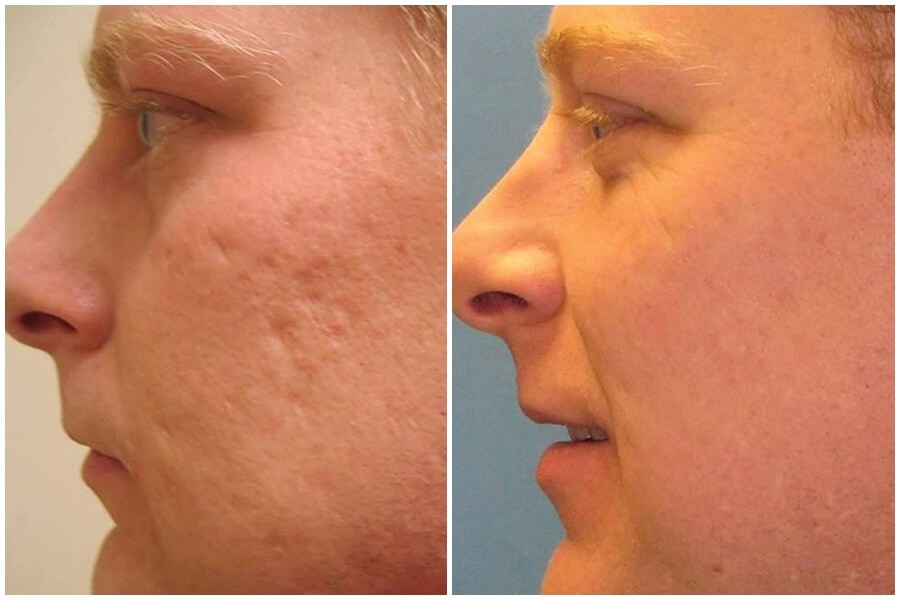
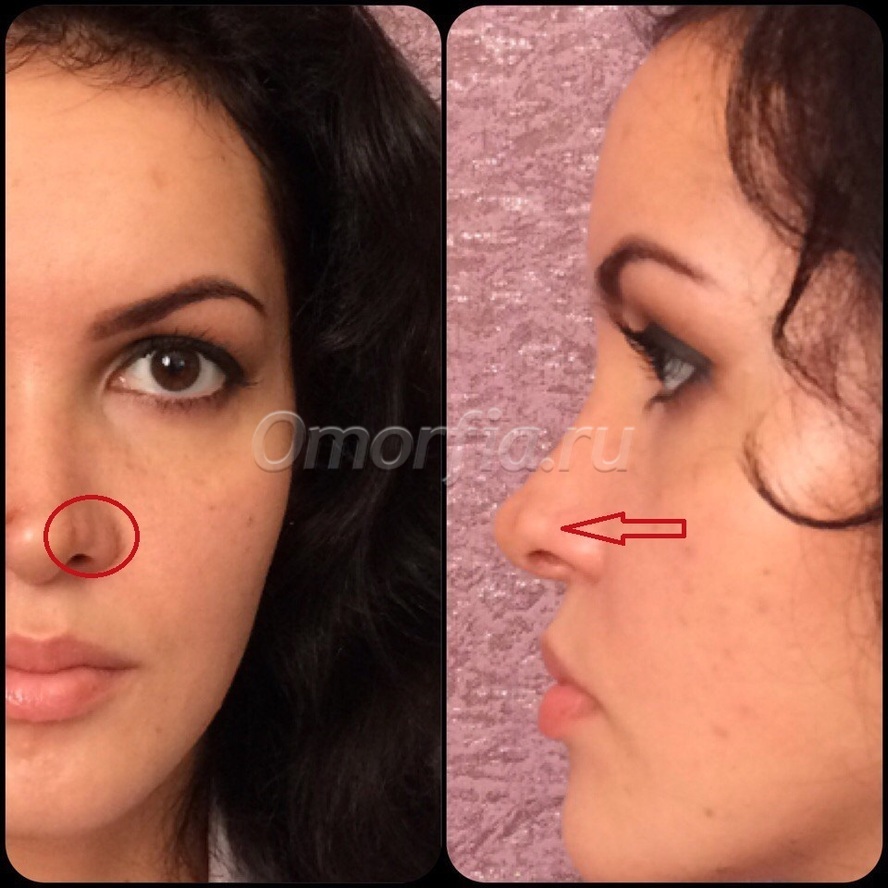
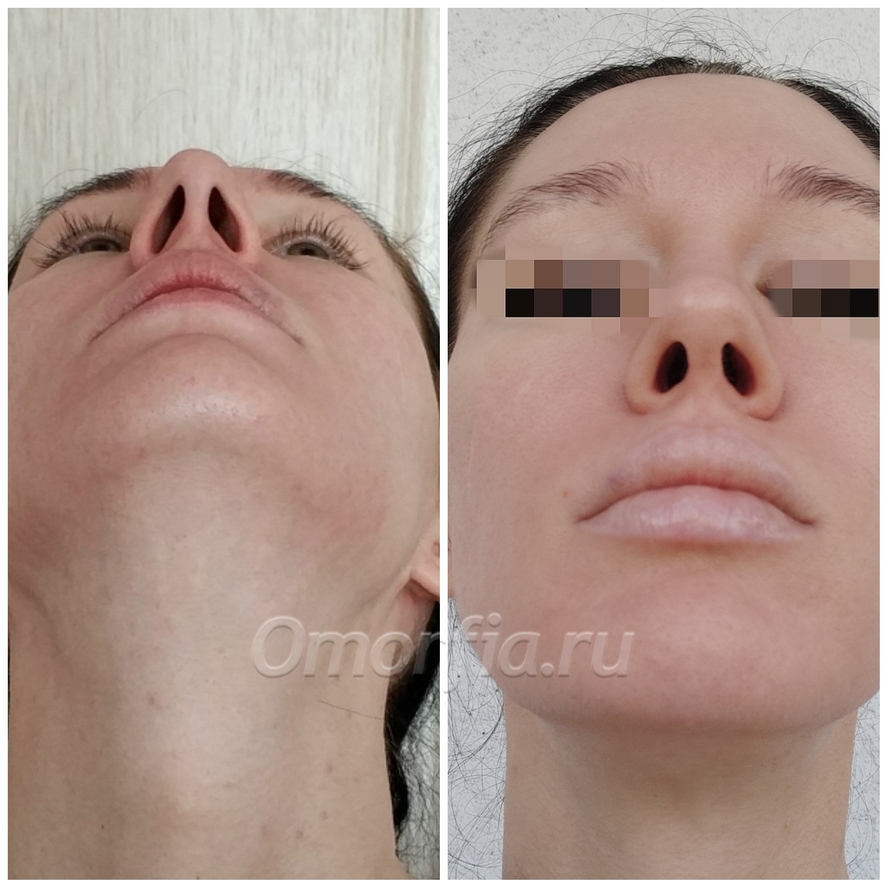
- Образование костной мозоли.
- Атрофический ринит.
- Осложнения после действия наркоза.
Эстетические мотивы могут понести крах при:
- Седловидной форме органа либо искривлении.
- Опущенном либо чрезмерно вздернутом кончике носа.
- Спайках, рубцах, расхождении швов.
Причины возникновения келоидных рубцов после ринопластики
После завершения операции место разреза при плохой обработке имеет свойство кровоточить, что впоследствии способно вызвать рубцевание дермы. В месте образования рубца спустя время образовывается шрам.
Самой первой причиной образования шрамов является неправильно выбранный хирург с малым опытом работы или повторяющейся неудачной практикой исправления формы носа. Следует осознавать, что исключительно специалист высокой квалификации способен добиться желаемого эстетического результата.
Следующим пунктом в списке причин появления шрамов является игнорирование врачебной рекомендации во время реабилитационного периода и пропуск планового осмотра.
Появление шрама после коррекции носа обусловлено видом операции. Ринопластика бывает открытого и закрытого типа.
Ринопластика открытого типа осуществляется путем наружного разреза области носа. После завершения хирургического вмешательства, идет образование тонкого шрама, рассасывающегося по медицинской практике спустя 1 год.
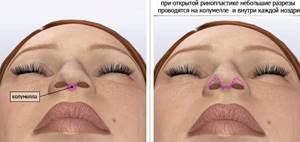 Открытая ринопластика
Открытая ринопластика
Ринопластика закрытого типа осуществляется путем внутреннего разреза носовых тканей. Операция не подразумевает формирование внешних швов как таковых. При данном виде коррекции носа возможно появление внутренних шрамов, которые вызывают дискомфорт при дыхании.
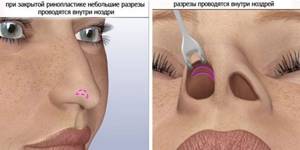 Закрытая ринопластика
Закрытая ринопластика
Некроз и инфицирование тканей, вызывающие образование шрамов, проявляются постепенно, спустя большой промежуток времени. Бороться с негативными последствиями следует путем введения гормональных инъекций, лазерного восстановления и механической чистки тканей лица.
Не пропустите самую популярную статью рубрики: Канюля — что это такое, как применяется в косметологии и медицине.
Клинические симптомы и гистологическое строение келоидов
Пациенты зачастую 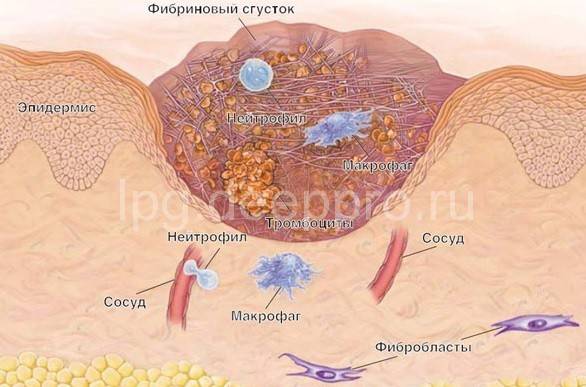 предъявляют жалобы на зуд и болезненные ощкщения в месте патологического рубцевания.
предъявляют жалобы на зуд и болезненные ощкщения в месте патологического рубцевания.
При внешнем осмотре определяются плотные образования неправильной формы с бугристой, шероховатой или гладкой поверхностью, иногда чувствительные при пальпации.
Края имеют вид клешней краба или языков пламени, выступающих над нормальной кожей. Цвет келоидных рубцов – розовый, синюшный или багровый объясняется богатым кровоснабжением из прорастающих сосудов.
Формирование подобных образований занимает несколько месяцев, а иногда рубцы могут появиться спустя несколько лет после травмы. Со временем келоиды могут увеличиваться, причудливо разрастаясь, сильно уродуя человека, доставляя ему проблемы психологического характера.
При проведении гистологического исследовании визуализируются утолщенные эозинофильные пучки коллагеновых волокон, расположенные в виде узлов; гипертрофированные фибробласты с крупными внутриклеточными ядрами
Также важно отметить большое количество сосудов, которые иногда запустевают и кальцинируются. Эластин и миофибробласты отсутствуют
Отличие гипертрофических от келоидных рубцов заключается в расположении относительно друг друга коллагеновых волокон. У гипертрофических рубцов они ровные, лежат параллельно поверхности кожи, во втором случае – расположены хаотично, беспорядочно.
Лучевое воздействие
Лучевая терапия пользуется наибольшей популярностью при лечении келоидных рубцов и активно применяется во всем мире.
Удаление шрамов выполняется при помощи лучей Букки, которые вырабатывают сверхточные аппараты. Благодаря рентгеновскому излучению, фибропласты, формирующие образование, разрушаются. В зависимости от выраженности проблемы могут применяться лучи различной интенсивности.
90% лучей поглощаются эпидермисом, и только 10 % попадает в глубокие слои кожи. Поэтому лучевую и рентгенотерапию назначают только в составе комплексного лечения. Если методика будет применяться как самостоятельный способ борьбы с проблемой, то риск рецидива увеличится до 50%.
Важно! Из-за особенностей рентгенологического излучения процедура не используется для удаления шрамов, расположенных на лице, шее и груди.
Букки-терапия считается самой эффективной при решении рассматриваемой проблемы. Она дает результат в 100% случаев вне зависимости от причины возникновения рубца (из-за ожогов, оперативного вмешательства или полученных травм).
Имеется ряд противопоказаний к рентгенотерапии:
- заболевания почек;
- проблемы с кровообращением;
- онкологические патологии.
Рекомендованная доза облучения – 15—20 Гр. По мере необходимости процедуры повторяют через 2 месяца. Максимальное количество сеансов – 6 раз.
Криодеструкция
При этом способе воздействия ткань рубца или шрама обрабатывается специальным прибором, погружаемым в жидкий азот. В результате происходит глубокая заморозка тканей с образованием в клетках и межклеточном пространстве кристаллов льда. В результате повреждения клеточной стенки и органелл ткань рубца некротизируется. Формируется влажный струп, отторгающийся через несколько дней. Данный метод лечения эффективен как в качестве монотерапии, так и при сочетании с другими методами воздействия.
Израильские клиники обладают всем необходимым для коррекции рубцовых изменений различными способами.
Извините. Эта форма больше не принимает новые данные.
Как правильно ухаживать за рубцами
Если у вас нет никаких рекомендаций по ведению рубца и вам негде проконсультироваться, есть ряд универсальных советов, которыми вы вряд ли себе навредите.
1. Следите за тем, чтобы с рубцом соприкасались только натуральные ткани: хлопок и шелк. Синтетика при контакте с кожей создает электростатическое напряжение, которое может стимулировать рост рубцовой ткани.
2. Рубец «не любит», когда его подвергают давлению. Поэтому самостоятельный массаж рубца очень важен. Причем он не должен быть приятным, я бы даже сказала, что он должен быть болезненным, иначе толку не будет. Рубец нужно достаточно сильно сдавливать либо между пальцами, либо прижимать к подлежащим тканям по 5–10 минут 3–5 раз в день.
Обычно рекомендую проведение массажа рубцов как в области лица, так и тела с применением гидрокортизоновой мази — при отсутствии аллергии и противопоказаний. Исключение составляют веки. Там мы применяем гидрокортизоновую глазную мазь.
3. Существуют различные противорубцовые мази и гели. Они не заменяют массажа, но отлично его дополняют, так как лечение рубцов должно быть комплексным.
4. Наверняка все слышали о силиконовых наклейках для рубцов. Да, они работают! И да, их нужно применять всем и всегда первые 6 месяцев после операции. Действие наклеек основано на том, что они создают влажную среду в области рубца, оказывают умеренное давление на ткани, а сам силикон обладает противорубцовым эффектом. Из ассортимента аптек выбирайте те, которые тоньше, хорошо прилипают к коже и не требуют дополнительной фиксации пластырем.
5. Первый год не стоит подставлять рубцы под солнечные лучи, а вот купаться в море очень даже полезно. Так что снимайте все пластыри и мази и ныряйте в морскую воду!
Важно помнить, что формирование рубца происходит 12 месяцев. В этот срок мы должны контролировать процесс рубцевания и можем воздействовать на рубец лечебными средствами. Через год рубец плохого качества можно исправить только хирургическим путем
Через год рубец плохого качества можно исправить только хирургическим путем.
Правильный уход за рубцами после операции
После ринопластики необходимо правильно ухаживать за ранкой/шрамом, чтобы избежать образования заметных для окружающих рубцовых образований. Какие же мероприятия по уходу за кожей предпринимаются.
Уход за рубцами после ринопластики:
- После операции, пока ранка не затянулась, проводят обработку антисептическими средствами. Они препятствуют развитию воспаления и инфицирования послеоперационной раны,
- Используются препараты для наружного применения (мази, крема, гели), которые регулируют процессы регенерации. Такие препараты должен назначать лечащий врач, основываясь на процессах, происходящих в области послеоперационной раны. Такие препараты назначают тогда, когда края раны срастаются, и отпадает корочка,
- При развитии воспаления применяют противовоспалительные и антибактериальные мази,
- После полного заживления рекомендуется делать химический пилинг кожи. Он помогает выровнять рельеф и цвет кожных покровов,
- Назначается диета, которая заключается в правильном питании (исключить из рациона жирное, жареное, острое, алкоголь),
- Наблюдение у врача, который своевременно скорректирует уход и лечение. При необходимости назначит дополнительное лечение по удалению рубца.
https://youtube.com/watch?v=htc0OSnHWFA
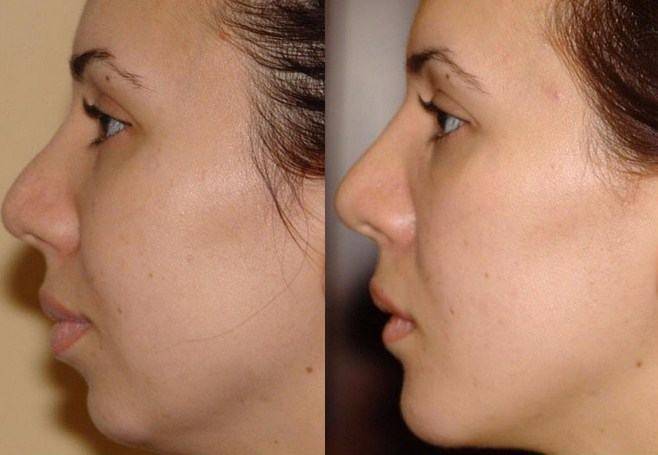
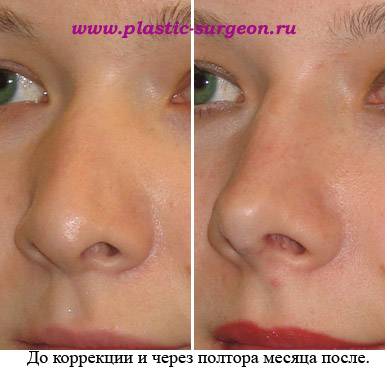
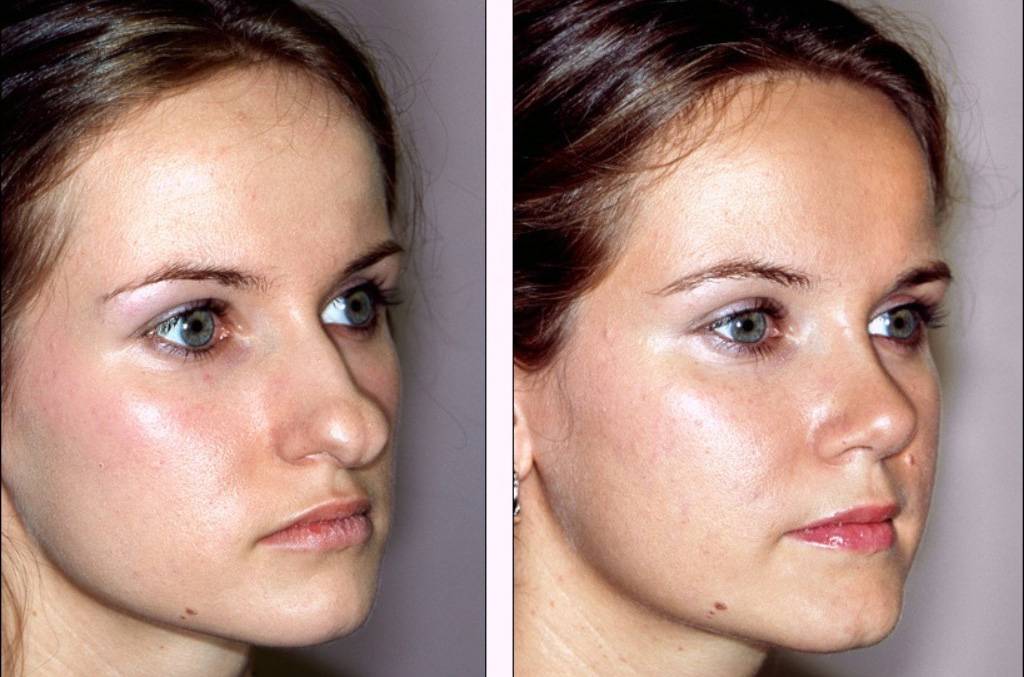
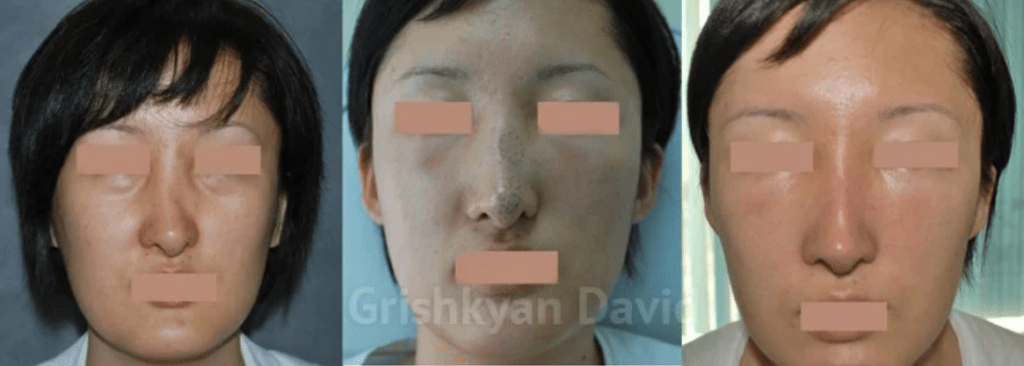
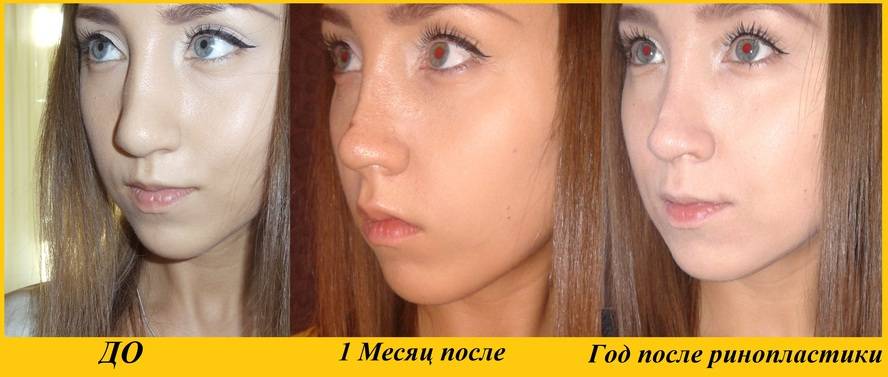
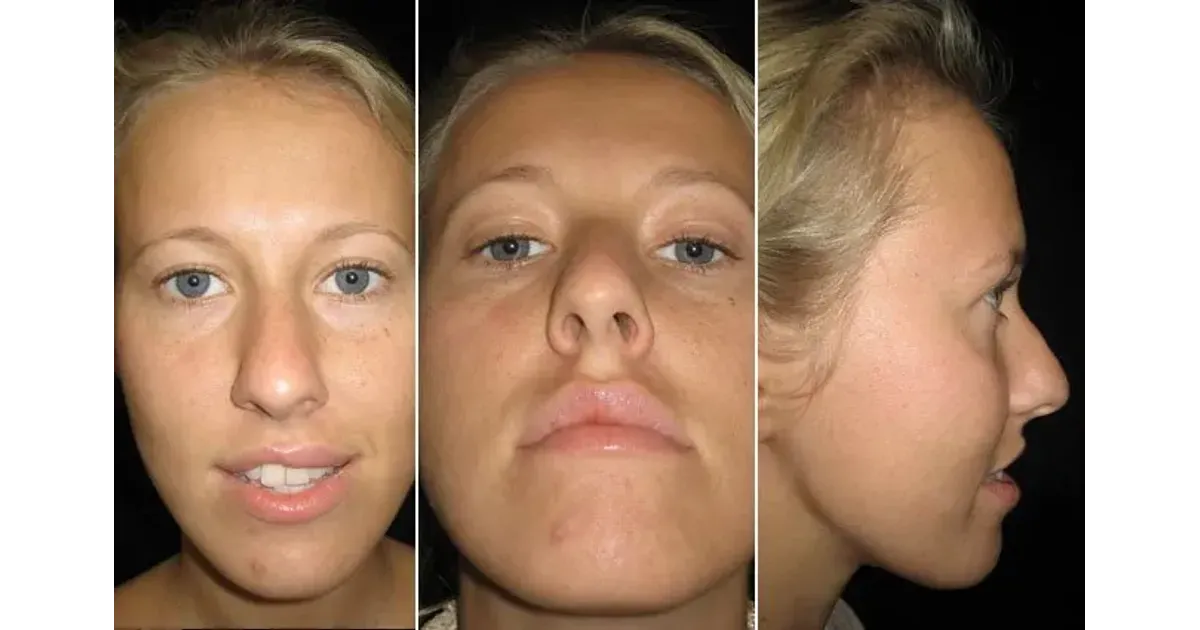
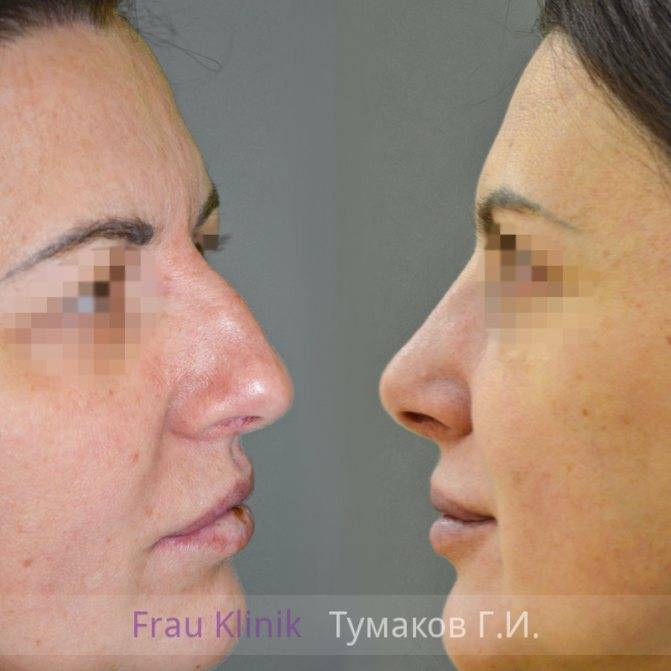
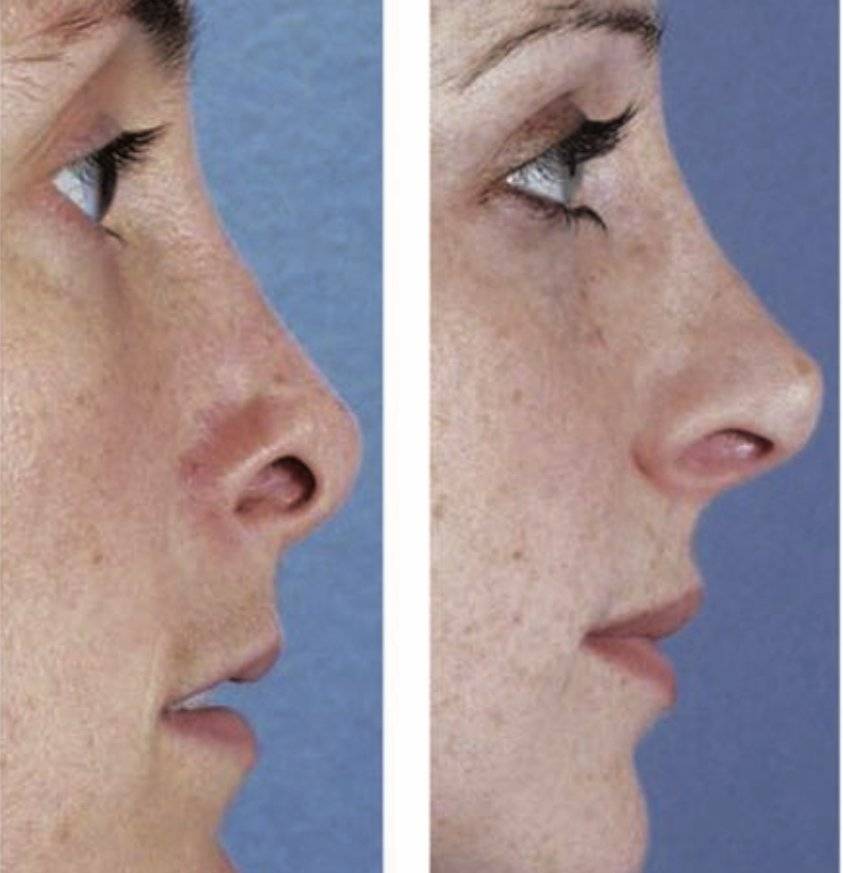
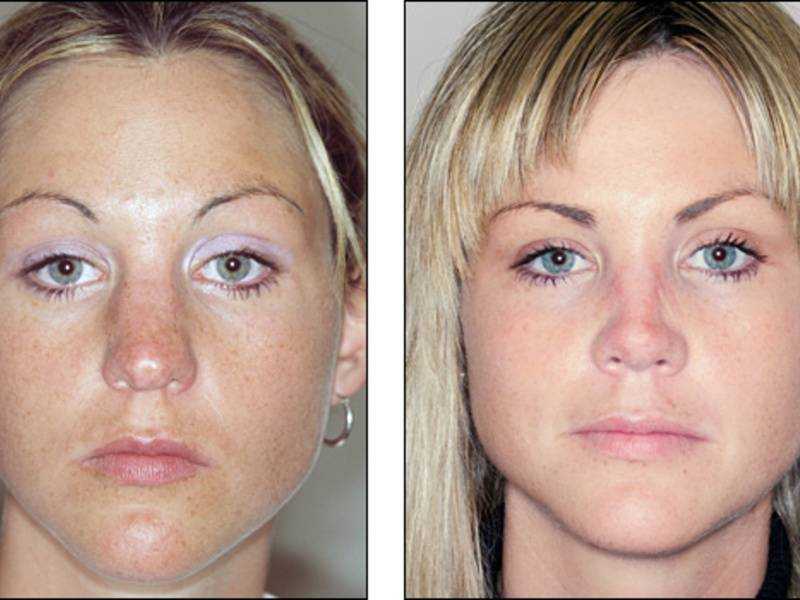
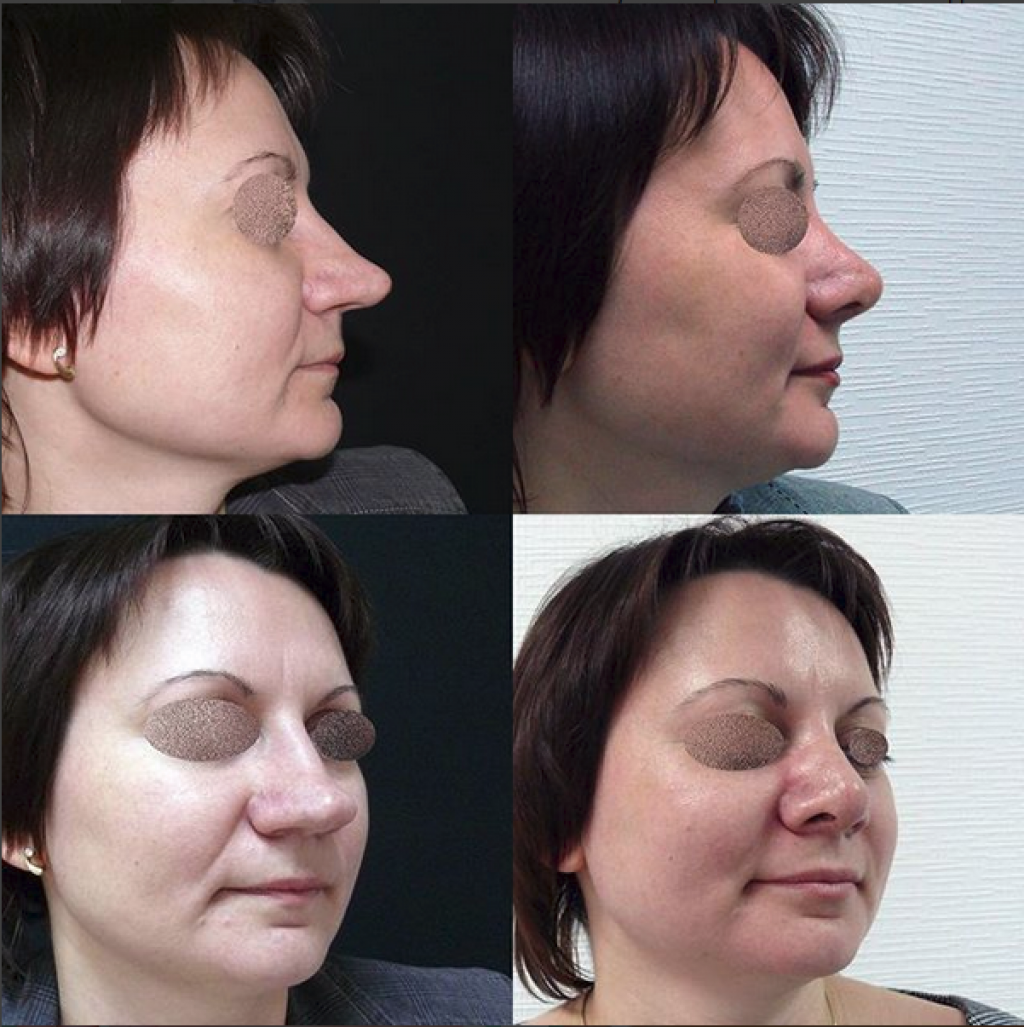
Фото до и после
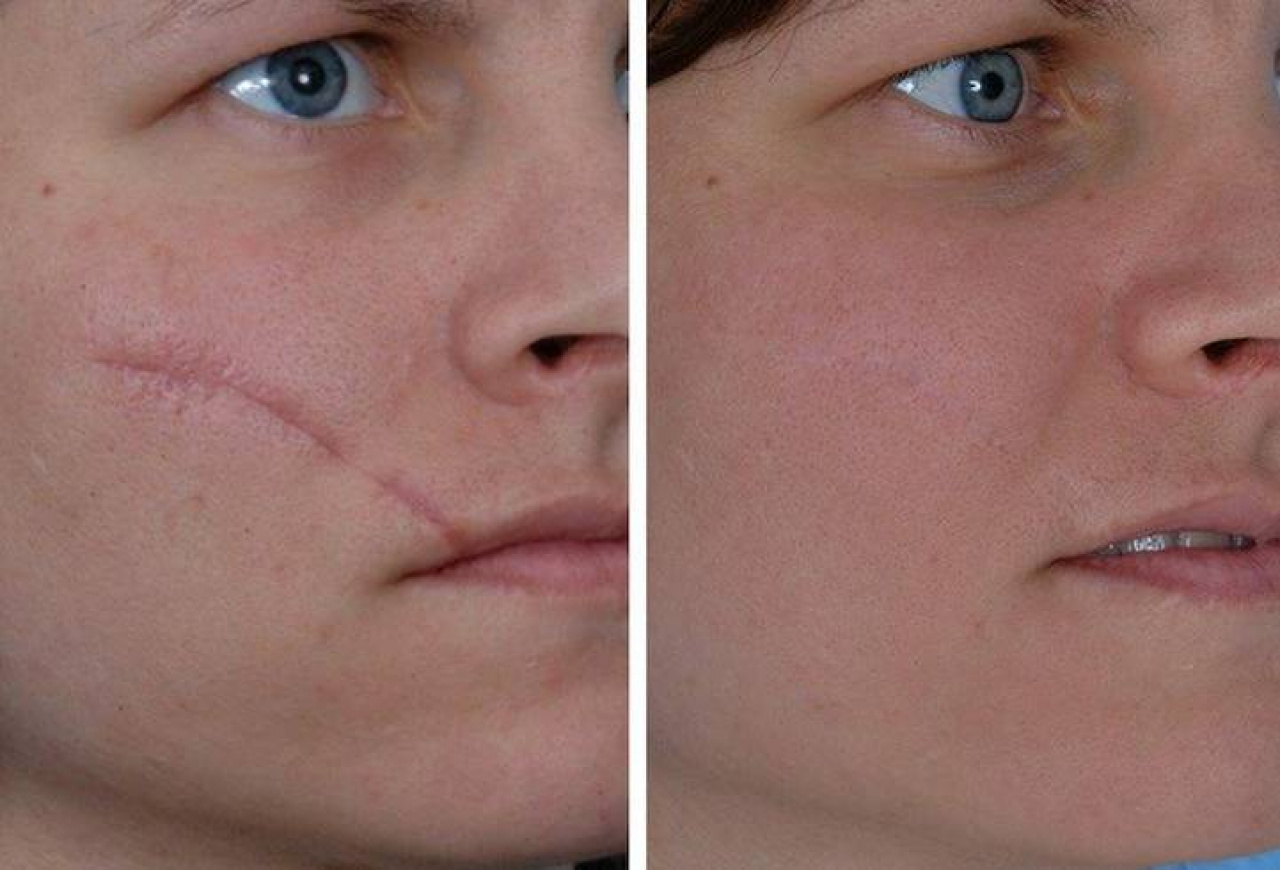
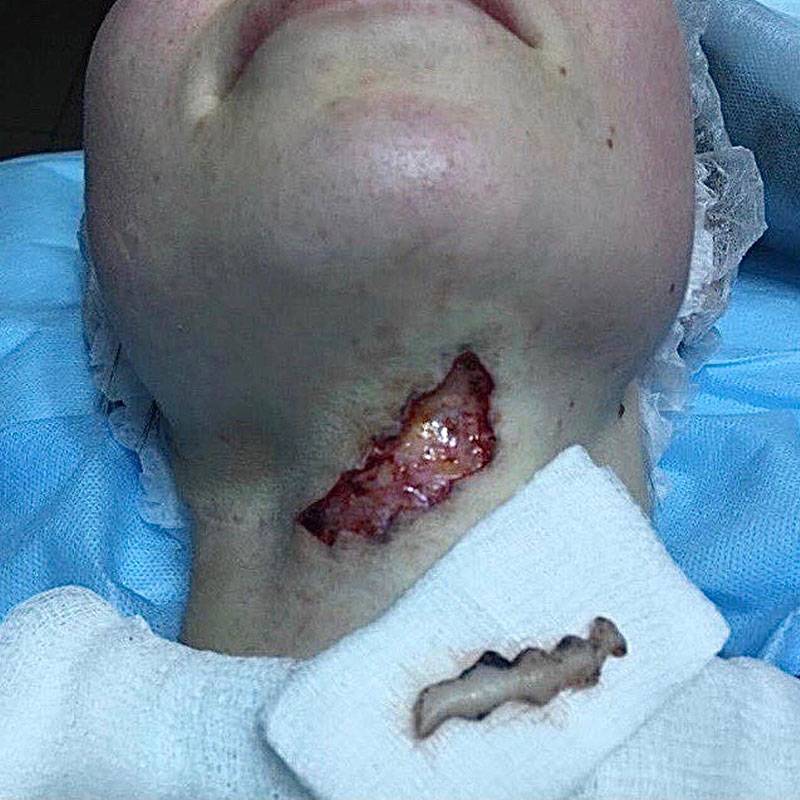
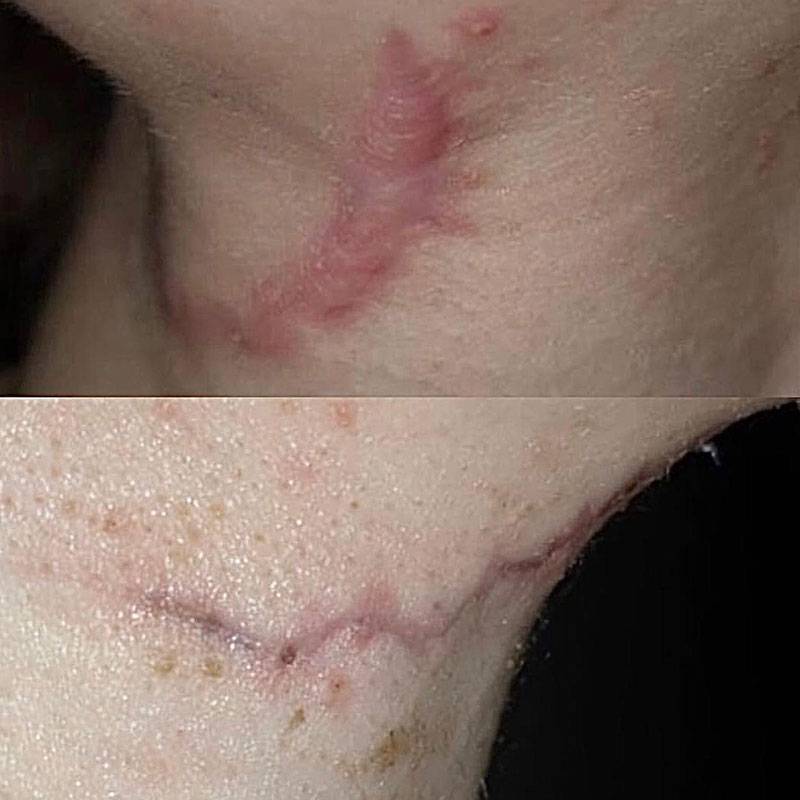
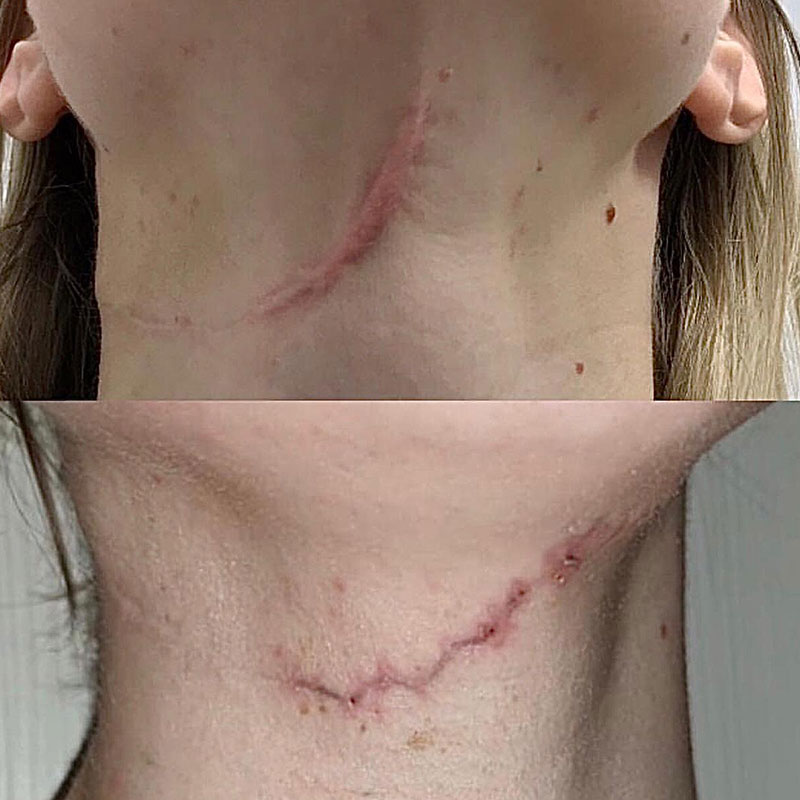
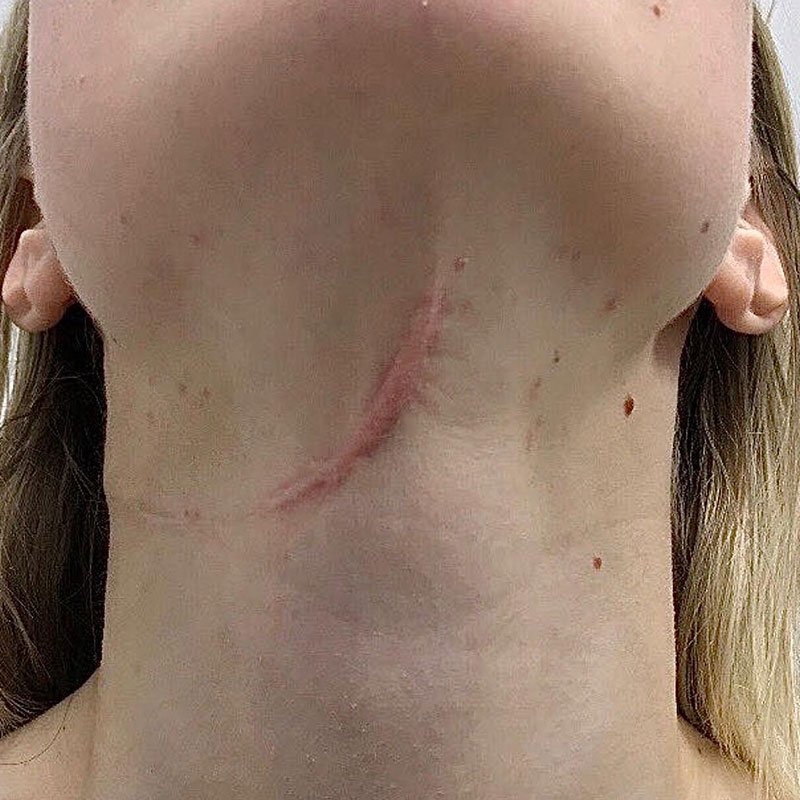
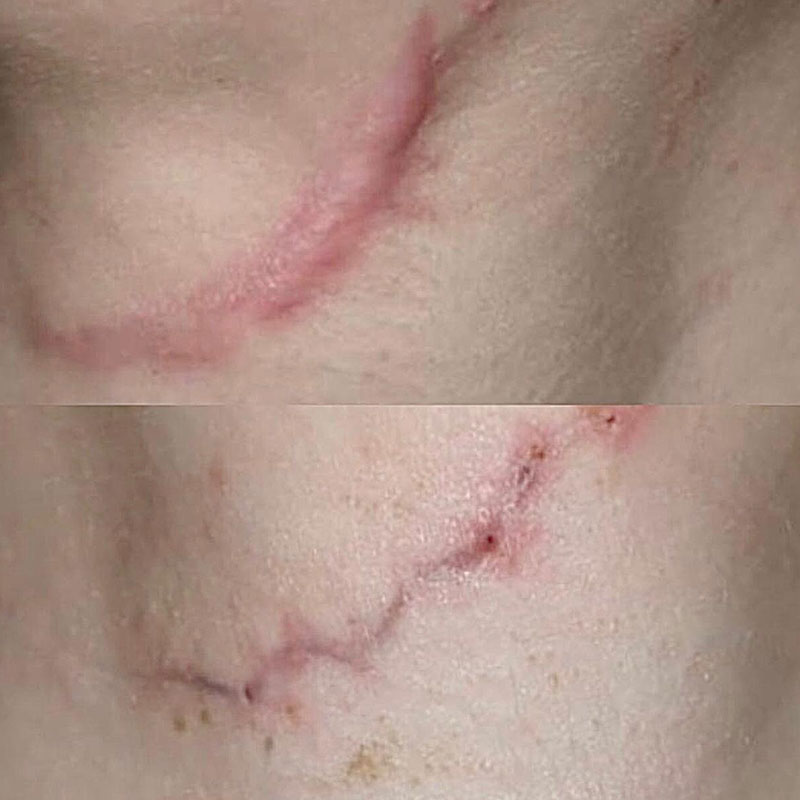
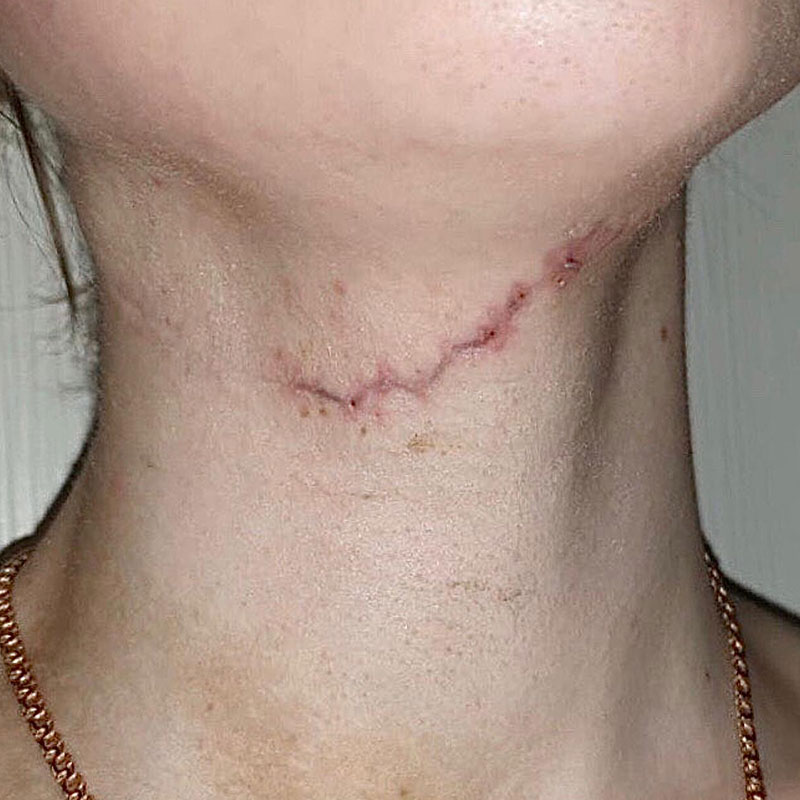
Келоидный рубец передней поверхности шеи
В 2016 году данной пациентке была выполнена операция связанная с устранением опухоли нижнечелюстной слюнной железы справа, через несколько месяцев у пациентки сформировался грубый обезображивающий келоидный рубец передней поверхности шеи. Данный рубец является для пациентки неприемлемым в эстетическом отношении. В связи с чем выполнена операция устранение келоидной ткани обменными лоскутами по Лимбергу под местной анестезией.
Улучшение эстетического вида травмированных областей лица
Пациентка после выполненной первичной операции в результате полученной автомобильной травмы. Травматизация об осколки стекла. В результате травмы пациентка госпитализирована в медицинское учреждение, где ей была оказана первая врачебная помощь.
С момента получения травмы лица прошло 5 месяцев. Жалобы пациентки на наличие обезображивающего келоидного рубца в проекции правой теменной-височной области, отсутсвие чувствительности выше указанной анатомической области, деформацию средней трети правой брови в виде излома, наличие грубого келоидного рубца в проекции медиальной стенки правой орбиты, наличие грубого келоидного линейного рубца левого века пальпебральной части, отсутствие возможности полноценно открывать левое глазное яблоко.
Жалобы пациентки логично мотивированы и обоснованы. Выполнена повторная операция направленная на улучшение эстетического вида травмированных областей лица. Выполнена Z-пластика, устранение грубых келоидных рубцов, восстановление целостности излома правой брови, устранение деформации линейного рубца левого века.
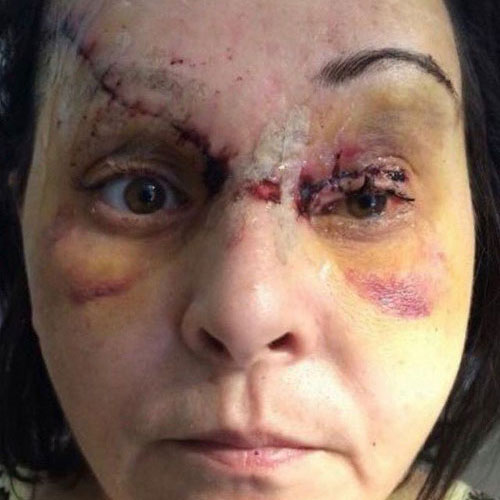
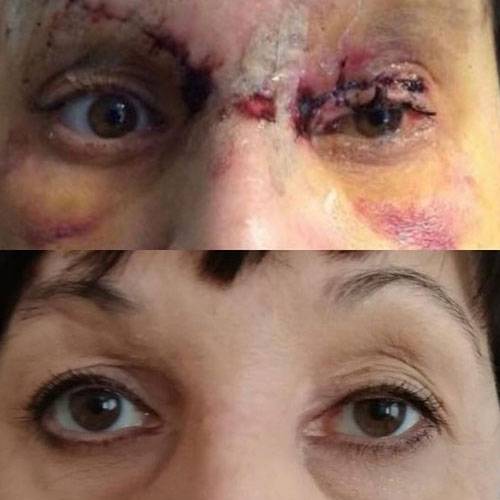
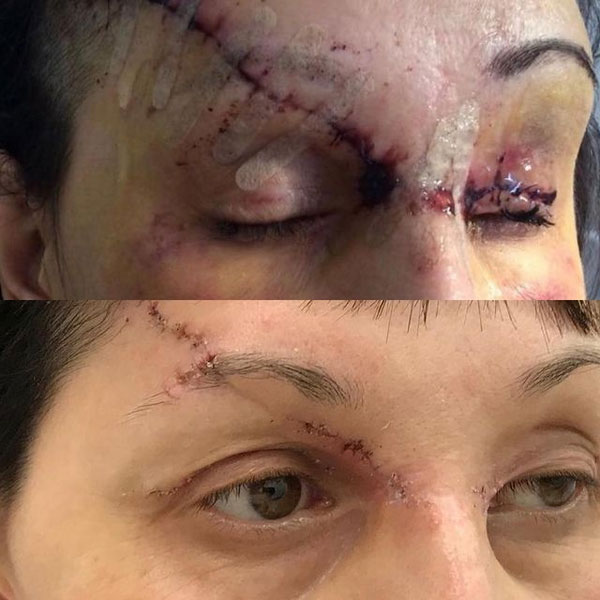
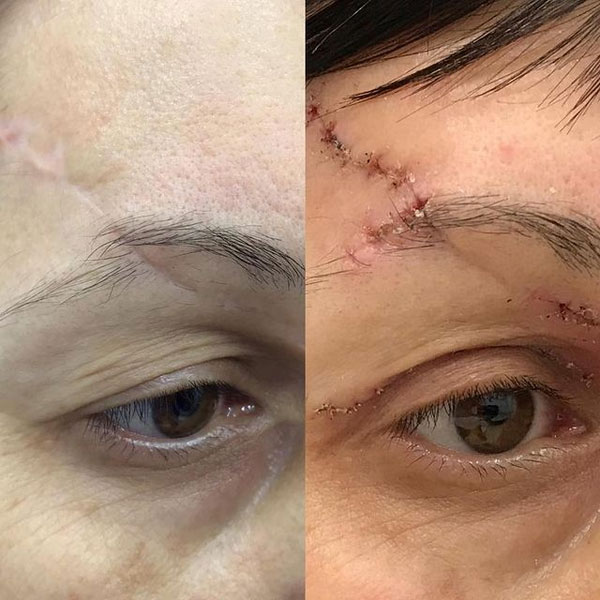
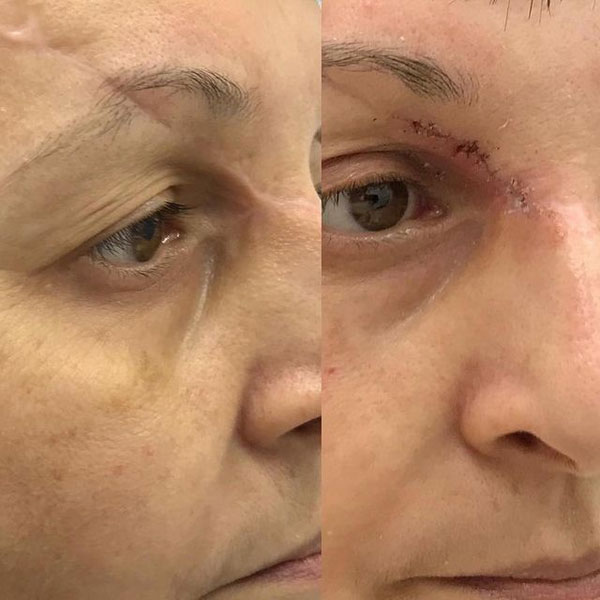

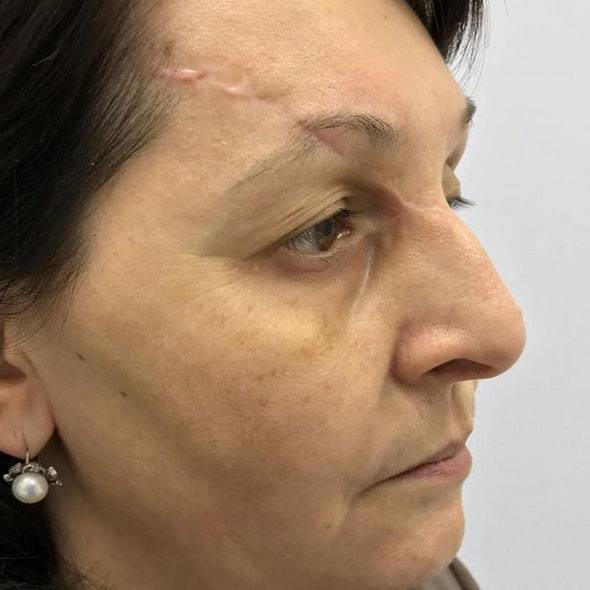
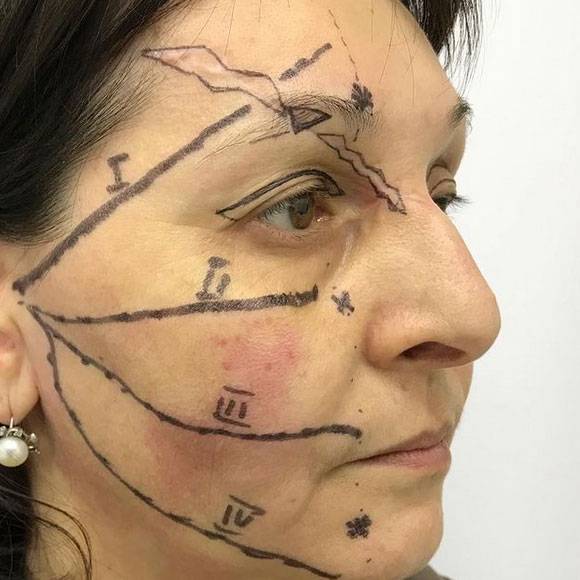

Перспектива использования кеналога и дипроспана при коллоидных рубцах
Лекарственные препараты Кеналог 40 и Дипроспан относятся к глюкокортикостероидам. Основное лечебное действие данных препаратов – ингибирование синтеза фибробластов. Из-за нежелательности проведения хирургических вмешательств у лиц, склонных к образованию келоидных рубцов, гормональная терапия является наиболее перспективной и эффективной у данных пациентов.
Рекомендованная  продолжительность курса составляет 1 – 7 инъекций, промежуток между ними должен составлять не менее 2 – 4 недель.
продолжительность курса составляет 1 – 7 инъекций, промежуток между ними должен составлять не менее 2 – 4 недель.
Количество инъекций строго индивидуально и назначается врачом в зависимости от зрелости рубцового образования, площади поражения, ответной реакции на введение препарата.
Доза лекарственного средства также индивидуальна, рассчитывается на 1 кв. см рубца 1 мг активного вещества.
Кеналог/дипроспан разводятся 1:1 0,9% раствором изотонического раствора или 2% раствором новокаина или лидокаина. Для уменьшения болезненных ощущений и точности дозировки вводимого препарата рекомендуется для инъекций брать инсулиновый шприц.
Мази с кортикостероидами (например, 1% гидрокортизоновая) применяют для фонофореза с целью размягчения рубцовой ткани. Применяется либо в виде монотерапии, либо комбинируется с фонофорезом контрактубексом.
Курс составляет не менее 10 процедур. Для выраженного положительного эффекта необходимо 3 – 4 курса. Дополнительно, с целью повышения дегидрационного эффекта, поверхность рубца можно смазывать Лиотоном 1000.
Рекомендации по предупреждению осложнений после ринопластики
Во время планирования операции пациенту необходимо соблюдать некоторые рекомендации, которые помогут снизить риск возможных осложнений. Вот основные из них:
- За 2-3 месяца до ринопластики следует воздержаться от курения, поскольку никотин отрицательно влияет на процессы регенерации и восстановления в тканях;
- До и после операции не стоит принимать аспирин и содержащие аспирин лекарственные средства, ухудшающие свертываемость крови;
- В послеоперационном периоде категорически противопоказаны любые физические нагрузки и наклоны головы вперед;
- Для уменьшения послеоперационных отеков спать рекомендуется на спине, на приподнятом изголовье;
- В течение 2-3 недель после ринопластики нельзя посещать сауны, бани, бассейны, пляжи с открытым доступом солнечных лучей, повязка должна быть всегда сухой и чистой;
- Женщинам в ближайшие 6-12 месяцев не планировать беременность.
Особые рекомендации:
- В течение 1-2 недели после ринопластики категорически нельзя снимать фиксирующую гипсовую повязку, только с разрешения своего лечащего врача
- Запрещено принимать слишком холодную или горячую пищу и жидкость в течение первого месяца после операции;
- Не следует носить очки и отсмаркиваться в течение 1-1,5 месяцев.
Причины появления шрамов после хирургического вмешательства
Рубцы возникают под воздействием различных факторов. Следует рассмотреть наиболее частые причины возникновения рубцов после ринопластики
:
Наследственная предрасположенность к образованию шрамов,
Несоблюдение рекомендаций по уходу за кожейперед проведением операции
Особое внимание уделяется грубой, жирной и чрезмерно сухой коже,
Неправильный уход за послеоперационной раной,
Физиологические особенности организма,что приводит к нарушению регенерационных процессов (образование и разрушение соединительнотканных волокон),
Инфицирование послеоперационной раны провоцирует образование массивного и неаккуратного рубца,
Неправильное питаниеприводит к нарушению обменных процессов и ранозаживления,
Вредные привычки. Курение и употребление алкоголя приводит к ухудшению качества кожи, изменению ее питания и дыхания.
Особенности подкожных рубцов после ринопластики
Подкожные рубцы – это осложнение ринопластики, которое возникает спустя некоторое время. Чаще всего такие рубцы становятся заметными через 2 месяца после операции. Причиной возникновения подкожных рубцов является патологическое разрастание соединительных волокон в глубоких тканях носа.
Данные разрастания грубые. Визуально они определяются как некие возвышения, бугорки, покрытые неизмененной кожей. В данном случае требуется тщательное лечение, которое заключается во введении лекарственных средств непосредственно в рубец (гормональные препараты, ферменты, рассасывающие средства). Также применяют дополнительные методы лечения (физиотерапия, хирургическое лечение) и общеукрепляющую терапию.
Причины возможных осложнений
В ринохирургии условно выделяют три возможных фактора, провоцирующих появление осложнений после ринопластики. Нетрудно догадаться, что к первому относится именно неправильный выбор хирурга, его малый опыт или повторяющаяся неудачная практика коррекции носа
Важно понимать, что только первоклассный специалист из множества методик реконструкции носа сможет в индивидуальном порядке подобрать именно ту, которая даст желаемый эстетический результат и снизит риск осложнений. Второй фактор связан с безответственным поведением пациента во время реабилитации, несоблюдением им врачебных рекомендаций и пропуском плановых осмотров
Именно в ранний период восстановления проводится комплекс лечебно-профилактических мероприятий для предупреждения послеоперационных последствий и улучшения результатов лечения. Третий зависит от особенностей организма пациента и возможных реакций на оперативное вмешательство. Этот фактор вызывает порой неожиданные и непрогнозируемые побочные эффекты.
Хирургическая корректировка келоидных рубцов
Одним из наиболее быстрых и эффективных способов удалить рубцы считают хирургическую корректировку.
Процедура иссечения послеоперационных рубцов проводиться исключительно после полного формирования шрама, по истечении минимум 3 месяцев после его образования.
Когда рубцовая соединительная ткань удалена, хирург накладывает внутрикожный косметический шов.
Проводиться процесс хирургического удаления келоидных рубцов как под общим, так и под местным наркозом. Длительность восстановительного периода после операции составляет 3 недели.
Стоимость процедуры от 6000 до 35000 руб.
Коррекция келоидных рубцов после ринопластики – процедура достаточно сложная. Но если своевременно обратиться к высококвалифицированному специалисту, результат будет радовать долгие годы.
Терапия келоидных рубцов
Лечение коллоидных рубцов делится на консервативные и хирургические методы, выбор которого зависит от «зрелости» рубцовой ткани. Все келоиды подразделяют на «молодые» и «старые».
Для молодых рубцовых образований характерен активный рост, гладкая блестящая поверхность, их возраст 3 месяца – 5 лет с момента получения травмы. У старых келоидов неровная морщинистая поверхность с западением в центральной части, появляются в период 5 – 10 лет.
При появлении патологической рубцовой ткани пациентам категорически запрещается:
- самостоятельно бороться с келоидами – выжигать их соком чистотела, уксусом, выдавливать и т.д;
- принимать тепловые процедуры, такие как горячие ванны, сауны, бани;
массировать место рубцовой деформации.
Консервативные методы лечения
- Компрессионная повязка, которую носят в течение года. Нельзя снимать более чем на полчаса в сутки;
- Применение глюкокортикоидов. Может использоваться как самостоятельно, так и сочетается с другими средствами. Рекомендуется при неэффективности окклюзионной терапии;
- Рентгенотерапия. В современной медицине широко не применяется из-за появления длительно незаживающих язвенных дефектов. Редко используется при неэффективности или индивидуальной непереносимости гормональной терапии;
- Лазеротерапия (шлифовка). Это единственный метод, дающий возможность добиться полного удаления келоида, он становится практически незаметным после шлифовки;
- Криотерапия. Если жидкий азот применяется без сочетания с другими способами консервативной терапии, например, с кортикостероидами, часто формируется более крупный келоид. Поэтому, рекомендуется сочетать криодеструкцию с Букки-облучением или инъекциями кортикостероидных гормонов;
- Применение силиконовых пластырей. Данный метод показан как средство исключительно для профилактики образования коллоидных рубцов после ожогов. Наносятся на раневую поверхность сразу после первичного заживления, курс терапии продолжается до 1, 5 года;
- Хирургическое иссечение келоидного рубца показано при больших поражениях кожи, а также при неэффективности консервативной терапии. Из-за риска повторного появления грубой соединительной ткани не рекомендуется проводить хирургическое вмешательство ранее, чем два года с момента появления рубца. К современным методам относится лазерное иссечение рубцовой ткани. С целью профилактики рецидивов необходимо как перед, так и после операции проведение грамотной консервативной терапии, включающей компрессию и инъекции кортикостероидов.
Вопрос — ответ
Какие побочные эффекты после хирургического удаления рубцов?
В течение первых дней после оперативного лечения отмечается незначительное повышение температуры тела. Если же показатели сильно возрастают, появляется отечность, ощутимая болезненность в месте иссечения рубца, необходимо срочно обратиться к врачу.
Когда лучше всего проходить лазерную процедуру по устранению рубцов?
На лазерную шлифовку рекомендуется отправляться в осенний или зимний период, когда активность солнца снижена. Иначе можно столкнуться с пигментацией. Это касается и различных пилингов..
Помогут ли народные методы в борьбе с рубцами?
К сожалению, народные способы бессильны против рубцов. Их не всегда получается убрать медикаментозными методами, поэтому различные маски точно не помогут.
Рубцы после ринопластики
Как нужно ухаживать за шрамами и рубцами после ринопластики?
Если правильно ухаживать за шрамами и рубцами, то это даст вам возможность спрятать их от окружающих. Каждый рубец после операции следует обрабатывать особым раствором, кремом или же мазью, которые способны предотвратить воспалительные процессы. Классический пример данной обработки это протирание водкой. Следует повторить, что протирать необходимо именно водкой, а не спиртом, потому как можете получить совершенно иной (обратный) эффект.
С момента стягивания рубца следует продолжать за ним ухаживать. Тогда вы можете снизить процесс рубцевания тканей. Врач сам назначает использование особых препаратов для безоперационного лечения. Такими препаратами являются пластыри, мази и гели. Пользоваться всеми вышеперечисленными средствами необходимо лишь по предписанию врача.
Дополнительные способы (безоперационные) лечения:
- Фонофорез – применяется для уменьшения плотности рубца.
- Для того чтобы убрать шрам (старый или же заметный) зачастую применяют лазерную шлифовку. У данного способа присутствуют свои противопоказания. Следует для начала проконсультироваться с хирургом.
- Для лечения келоидных рубцов используют лечение корптикостероидами. Способ включается проведение местных уколов, которые направлены на снижение синтеза коллагена. Уколы от рубцов в основном проводят не чаще чем один раз в полтора месяца.
- Для того чтобы рубцы были на одном уровне с кожным покровом, очень часто используют процедуру с использованием химических пилингов.
Хирургические способы удаления шрамов и рубцов
Если безоперационные способы не дали результатов, на помощи приходят хирургические методы. В основном это полное удаление рубцовой ткани, и полное замещение её здоровым кожным покровом.
При помощи хирургического вмешательства можно
- Выровнять поверхность кожного покрова;
- Переместить рубец в наименее заметный для окружающих участок;
- Снизить ширину шрама.
При этом пластически хирурги всегда стараются
- Не допускать натяжения тканей при налаживании швов;
- Производить разрезы под прямым углом (для того чтобы добиться наибольшего сближения тканей при заживлении);
- Не слишком травмировать области хирургического вмешательства.
Что такое подкожные рубцы и как с ними справится?
В очень сложных моментах, проводят повторную ринопластику для удаления рубцов. Если необходимо, то применяют аутотрансплантаты. При всем этом в процессе восстановления проводится лечение шрамов.
https://youtube.com/watch?v=uO-K274wPr0
Способы удаления атеромы
Поставить точный диагноз может врач-дерматолог, терапевт или онколог. Лечение оперативным путем – задача хирурга.
Самый эффективный результат устранения данного заболевания – это хирургическое удаление кисты вместе с капсулой. Благодаря такому подходу риски повторных заболеваний сильно снижаются.
Удаление атеромы может проводиться несколькими способами. К малотравматичным относятся:
Радиоволновой метод.
Процедура проводится с применением радиоволнового ножа. Благодаря высокочастотным радиоволнам происходит испарение капсулы и ее содержимого. Процедура не оставляет следов или шрамов, сроки заживления и кровотечения – минимальны.

Лазерное удаление.
В этом случае киста вместе с ее содержимым разрушается с помощью интенсивного узконаправленного лазерного пучка, который оказывает точечное воздействие, не затрагивая близлежащие ткани. Лазерный луч испаряет из новообразования жидкость, разрушает его и одномоментно запаивает поврежденные сосуды. Поэтому риск кровотечения, инфицирования и образования шрама практически исключен.
Электрокоагуляция.
Во время процедуры хирург удаляет кисту с помощью высокочастотного электрического тока. Однако, если капсула с содержимым была не полностью удалена, то риск рецидива значительно возрастает.
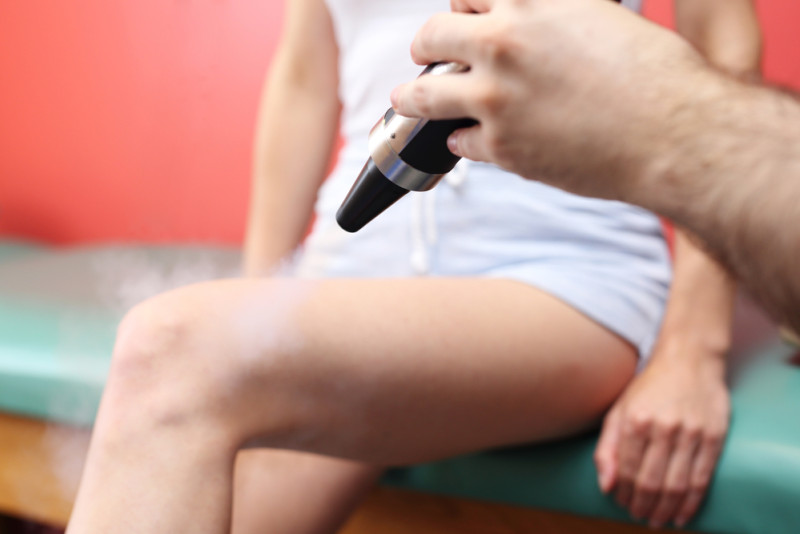
Криодеструкция (при помощи жидкого азота).
Суть процедуры заключается в том, что хирург с помощью жидкого азота низкой температуры замораживает кровеносные сосуды, питающие кисту. патологические клетки гибнут и киста рассасывается.
Вид удаления определяет хирург, исходя из клинического случая каждого пациента. Использование перечисленных методик возможно лишь в случае небольшого размера атеромы.
К более травматичному способу относится хирургическое иссечение. Этот метод предназначен для больших образований размером от 3 см. Удаление производится при помощи скальпеля.
Реабилитация будет составлять примерно три недели. Сопровождается шрамом.