Классификация
Стрептодермия может быть нескольких видов. По глубине распространения выделяют две формы:
- Поверхностная. Это импетиго, рожа, лишай, токсический шок, паронихии, диффузное заболевание и др.
- Глубокая. В эту группу входят бактериальный целлюлит и обыкновенная эктима.
Также патология может быть острой и хронической, локализованной или распространенной, первичной или вторичной. В связи с этим отличаются и клинические проявления.
Стрептодермия протекает в три стадии:
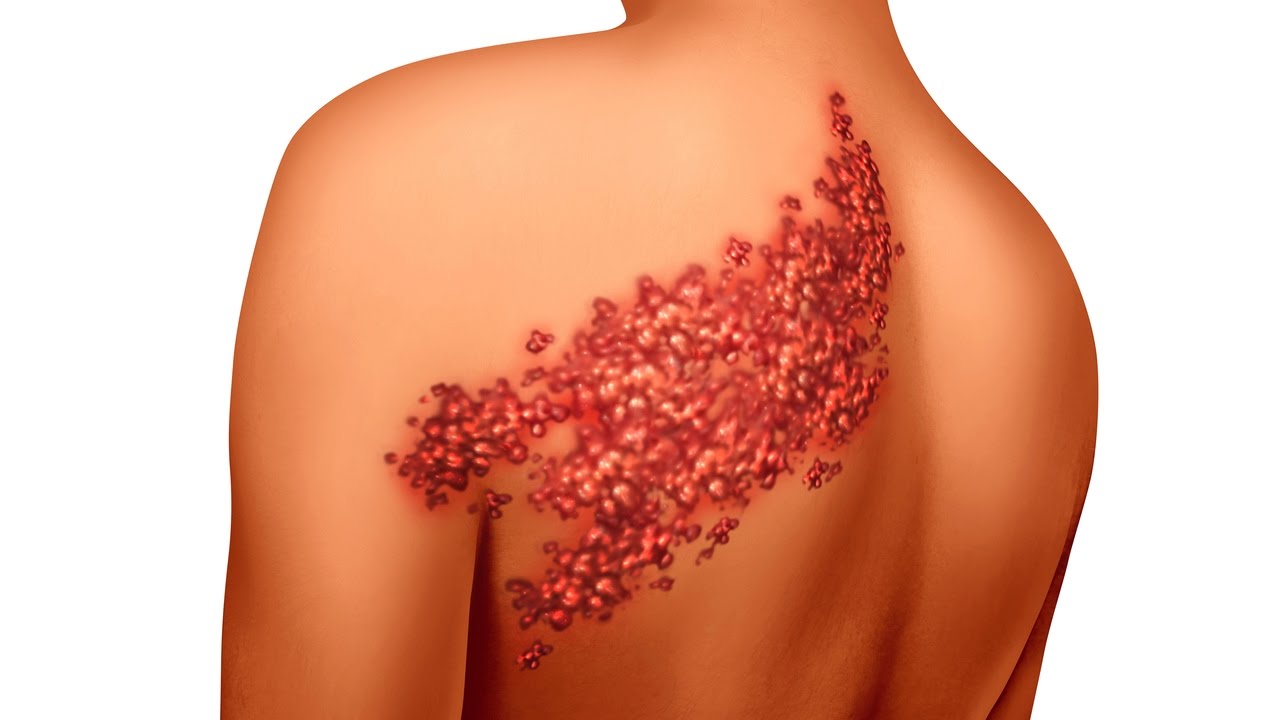
- Начальная. На коже появляются небольшие по размеру красные высыпания. В течение суток в них накапливается серозная жидкость.
- Небуллезная. Образовавшиеся пузыри прорываются, очаги превращаются в язвы, которые сначала характеризуются мокнутием, а позднее подсыхают.
- Хроническая. Развивается не у всех больных, а только при неправильном лечении или болезнях иммунной системы. Отмечаются регулярные высыпания, которые вызывают боль и дискомфорт.
Причины возникновения
Одна из важнейших функций человеческой кожи — барьерная, т. е. она защищает организм от проникновения в него патогенных агентов. Однако множество факторов (как внешних, так и внутренних) снижает это защитное действие, из-за чего и активируется стафилококк.
Эти факторы есть не что иное, как причины стрептодермии, которых нужно избегать:
- тесный контакт с человеком, зараженным стафилококковой инфекцией (самая частая причина);
- интоксикации различного происхождения;
- загрязнение кожи (несоблюдение элементарных правил гигиены);
- нарушения местного кровообращения (например, варикоз);
- локальное чрезмерное или длительное воздействие низких или высоких температур, особенно часто приводит к болезни переохлаждение нижних конечностей;
- микротравмы: укусы, потертости, расчесы, раны, царапины;
- пониженный иммунитет;
- нарушения в процессе обмена веществ;
- хронические (это может быть сахарный диабет, почечная или даже сердечная недостаточность, проблемы с желудком, себорея) и недавно перенесенные тяжелые заболевания;
- голодание, диеты, неправильное питание;
- авитаминоз;
- злоупотребление алкоголем;
- нарушенный уровень рН кожи;
- слабость;
- стрессы, депрессии, нервные срывы, переутомление, синдром хронической усталости.
Все эти причины можно обойти стороной, если относиться к своему здоровью ответственно. Соблюдение правил гигиены, укрепление иммунитета, сохранение душевного равновесия, здоровый образ жизни, сбалансированное питание — вот что поможет избежать эти провоцирующие факторы и не заболеть.
Если это все же произошло, напасть лучше распознать как можно раньше, чтобы вовремя пройти курс лечения и не довести дело до осложнений.
Как передается стрептодермия у детей?
Большинство родителей, знающих о существовании этой болезни, обычно интересуется, заразна ли стрептодермия у детей. Этот вопрос особенно актуален для тех мам и пап, дети которых на протяжении длительного времени находятся в детских коллективах – в яслях, детском саду, школе, детских оздоровительных лагерях и пр.
Стрептодермия – заразное заболевание, обладающее высоким уровнем контагиозности. Причем внезапные вспышки этой болезни в различных детских учреждениях являются достаточно распространенным явлением. Выделяют три пути передачи данной инфекции:
- Контактный. Возбудитель заболевания передается от больного ребенка здоровому при соприкосновении кожных покровов (при прикосновениях, объятиях).
- Контактно-бытовой. Возбудители стрептодермии передаются от носителя к ребенку при совместной игре зараженными игрушками, использовании одной и той же посуды, одежды, полотенец, мочалок и пр.
- Воздушно-капельный. Заражение возможно в том случае, если во время разговора, кашля или чихания патогенные агенты оседают вместе с частичками слюны на поврежденных участках кожи здорового ребенка.
- Воздушно-пылевой. В редких случаях заражение возможно при попадании на поврежденную кожу микроскопических частиц пыли, зараженной патогенными бактериями.
Как начинается стрептодермия у взрослых?
Импетиго и эктима, и любая другая разновидность стрептодермии имеет инкубацию в 7-10 дней. Это достаточно длительный период, поэтому иногда сложно связать первые проявления болезни с моментом инфицирования (контактом с носителем стрептококковой инфекции). Тем более что стрептококк перманентно пребывает на поверхности кожи каждого взрослого, ожидая удобного момента для атаки.
Начало заболевания острое, внезапное, часто на фоне ОРВИ с появлением эритемы на коже, которая оккупирована множеством зудящих пузырьков с мутным содержимым. Везикулы лопаются, образуя эрозии, которые покрываются гнойными корками. Зуд вынуждает пациентов к расчесам, что провоцирует распространение процесса и его хронизацию. Диффузное поражение кожи сопровождается подъемом температуры и симптомами интоксикации. Это – типичная клиника простого стрептококкового импетиго. Далее симптоматика дифференцируется по видам заболевания.
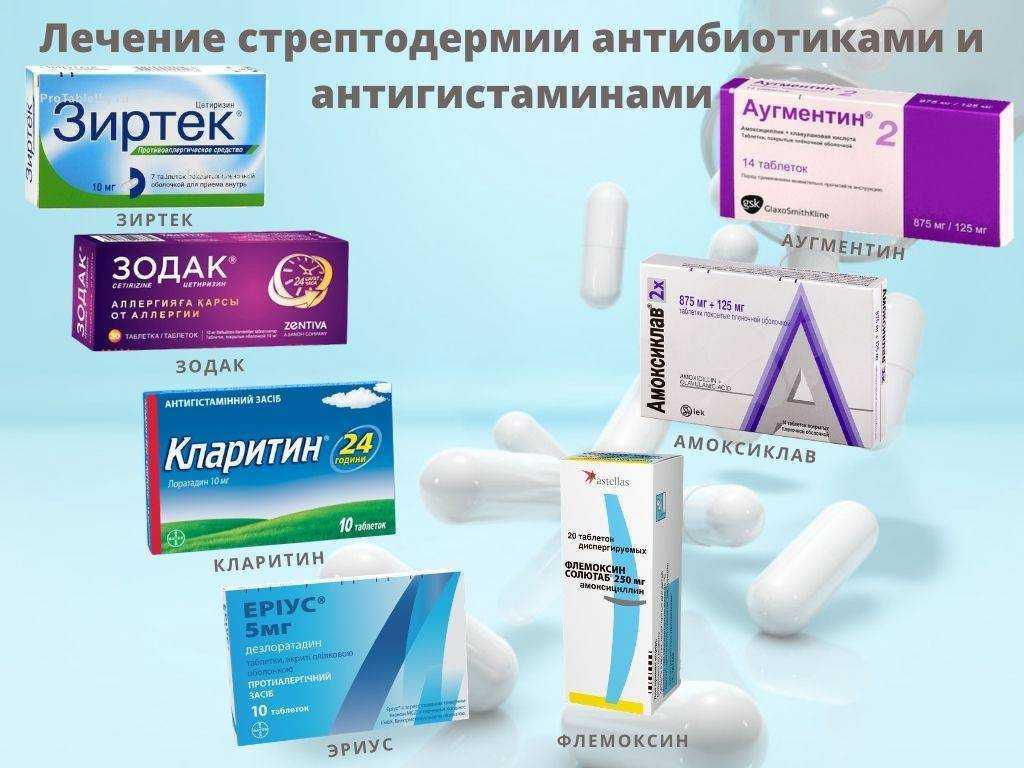
Способы лечения
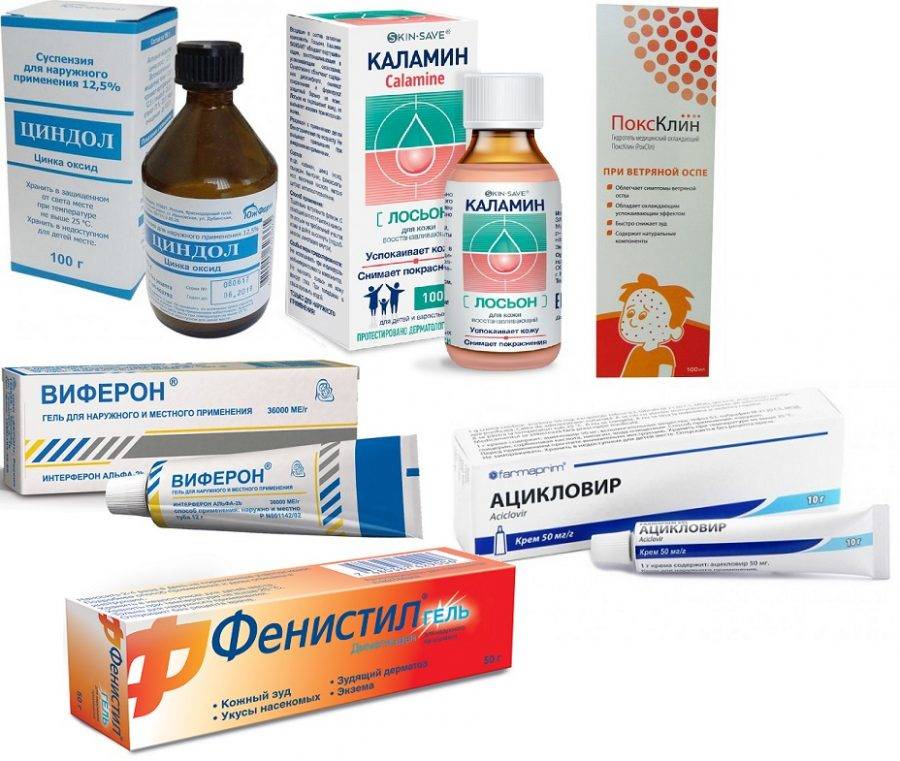
Как лечить стрептодермию на лице у взрослых? Главная задача терапии стрептодермии – локализовать очаг поражения, не дать инфекции распространиться дальше. При единичных очагах поражения кожи ограничиваются местным лечением.
В случае тяжелого течения назначается комплекс наружных и системных препаратов и процедур, направленных на купирование стрептодермии.
Местное
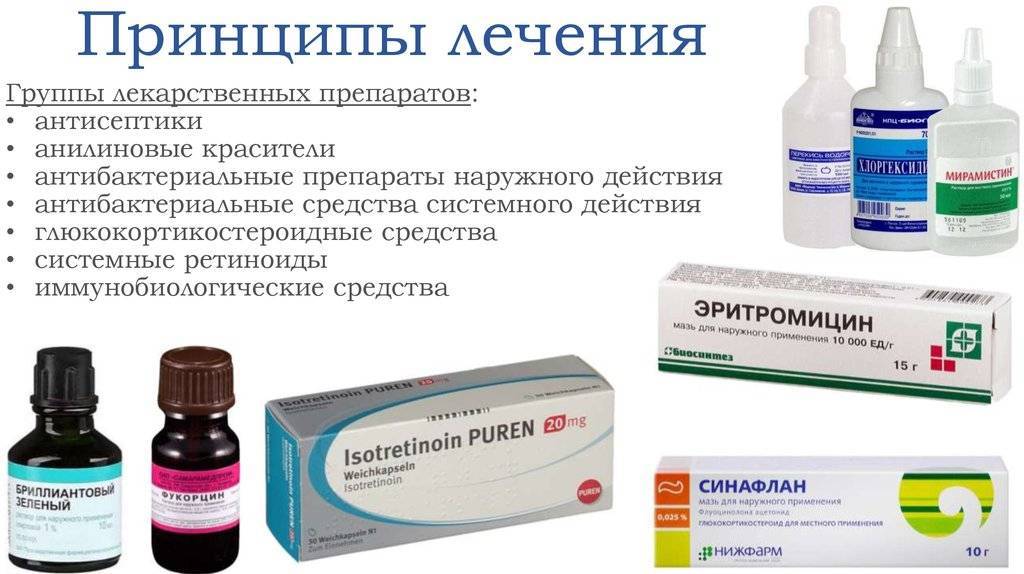
Чем обрабатывать кожные покровы? Чтобы исключить распространение инфекции, обязательно необходима местная обработка очагов инфекции.
2-3 раза в день обрабатывать кожу лица (кроме области вокруг глаз) антисептиками:
- Борный или салициловый спирт;
- Фукорцин;
- Мирамистин;
- Перекись водорода.
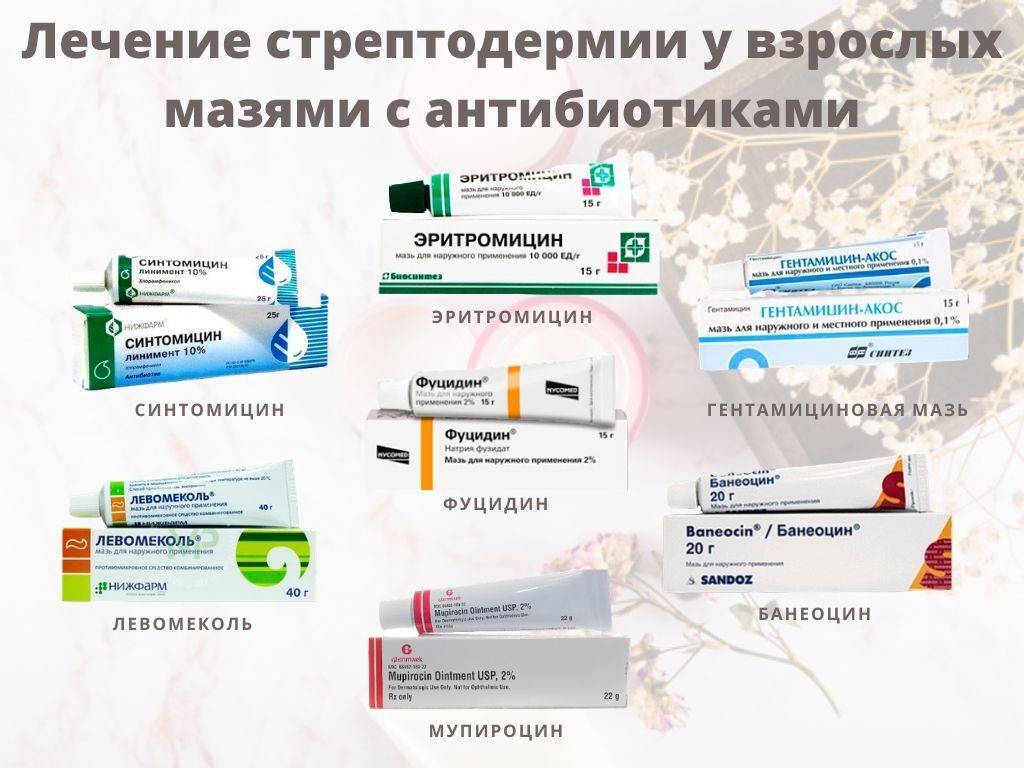
Когда кожа после антисептика подсохнет, можно наносить мазь, в составе которой есть антибиотик:
- Неомицин;
- Эритромициновая мазь;
- Хлорамфеникол;
- Бацитрацин;
- Левомиколь;
- Метилурацил;
- Супинрацин и т.д.
Мазь лучше наносить на марлевую повязку, и на несколько часов прикладывать к пораженной коже.
В случае обширных очагов заражения могут назначаться гормональные мази. Но пользоваться ими можно непродолжительное время.
В противном случае они могут вызвать повышение уязвимости кожи, ее истончение, и усугубить течение болезни.
- Лоринден;
- Канизон;
- Бетадерм;
- Акридерм.
При сильном зуде назначаются антигистаминные средства:
- Кларитин;
- Фенистил;
- Телфаст и др.
Системное
Если инфекционный процесс носит распространенный характер, показаны системные антибиотики. В основном применяются цефалоспорины, макролиды или пенициллины.
- Аугментин;
- Флемоксин Солютаб;
- Цефуроксим;
- Супракс;
- Эритромицин;
- Сумамед.
Параллельно с антибиотиками назначается курс пробиотиков для восстановления кишечной микрофлоры (Линекс, Ацидолак, Бифинорм).
Чтобы укрепить иммунитет и поддержать жизненные силы больного, нужно принимать поливитамины:
- Мультитабс;
- Квадевит;
- Супрастин;
- Центрум.
После снятия островоспалительных явлений назначается курс ультрафиолетового облучения субэритемными дозами на пораженные участки кожи.
Иммуномодуляторы:
- Неовир;
- Пирогенал;
- Ликопид.
Физиопроцедуры:
- Лазеротерапия;
- УВЧ;
- УФО-облучение.
Народные средства
Можно ли вылечить её народными средствами? Для подсушивания кожи можно использовать марлевые повязки с травяными отварами:
- ромашки;
- коры дуба.

Для приготовления отвара 1 ст. ложку сырья залить 200 мл воды и томить 5 минут на маленьком огне.
Для внутреннего применения приготовить настой коры лещины (1 часть коры, 10 частей воды).
Держать на водяной бане полчаса. Остудить, и принимать по 1 ложке каждые 2 часа.
Народные средства могут быть использованы только в качестве вспомогательной терапии. Заменять ими медикаментозное лечение нельзя.
Виды заболевания
Диагностика
При обращении пациента к доктору, диагноз может ставиться на основании следующих факторов:
- Бактериологического посева содержимого пузырька (обычно это делают для того, чтобы выявить возбудитель и его чувствительность к антибиотикам).
- Осмотре и выявлении типичных первичных (пузырьки) и вторичных (желтая корка, эрозии, трещины) элементов.
- Проведение одного или нескольких анализов (врач назначает их исходя из состояния пациента). Среди них может быть ФЭГДС, копрограмма, УЗИ органов брюшной полости, анализ кала на яйца глист, анализ крови на сахар, анализ крови на гормоны щитовидной железы (Т3, Т4-свободный), клинический анализ крови.
- Если заболевание носит хроническую форму и часто повторяется, то проводится обследование желудочно-кишечного тракта пациента.
Причины стрептококковой инфекции
В нормальном состоянии иммунитет здорового человека вполне способен справиться с бактериями-стрептококками. Эти микроорганизмы — анаэробы (размножаются без доступа кислорода), считаются условно-патогенной микрофлорой, потому что в ограниченном количестве обитают в кишечнике и на слизистой половых органов, в системе дыхания и реже обнаруживаются на поверхности кожи.
Но ослабленная иммунная система теряет способность контролировать размножение бактерий. Способствуют ослаблению неспецифического (тканевого) иммунитета следующие неблагоприятные факторы:
- тяжелые хронические болезни;
- серьезные инфекции с тяжелым и длительным течением;
- психологические травмы;
- переутомление;
- вредные привычки;
- гормональные расстройства (ожирение, диабет);
- хронические дисбактериозы;
- почечная недостаточность;
- температурные колебания (перегрев и напротив, переохлаждение);
- попадание на кожу большого количества «чужой» кокковой флоры.
Инфицируется кожа человека в результате контакта с предметами обихода, обсемененными бактериями или в результате прямого контакта с больным. Инкубация обычно длится 7 суток, а затем развивается яркая клиническая картина. В отдельных случаях (поражение ногтя, заеда в уголках рта) инкубация может длиться до 3-4 месяцев.
При переходе заболевания в активную фазу, симптоматика проявляется стремительно. Буквально в течение полусуток на теле уже отчётливо выступят первые высыпания. При длительном течении, неграмотном лечении стрептодермия перерождается в микробную экзему.
При поражении дыхательных путей заражение возможно воздушно-капельным путём. В этом случае речь идет о гемолитическом стрептококке и ангине. Эту патологию в рамках данной статьи мы описывать не будем.
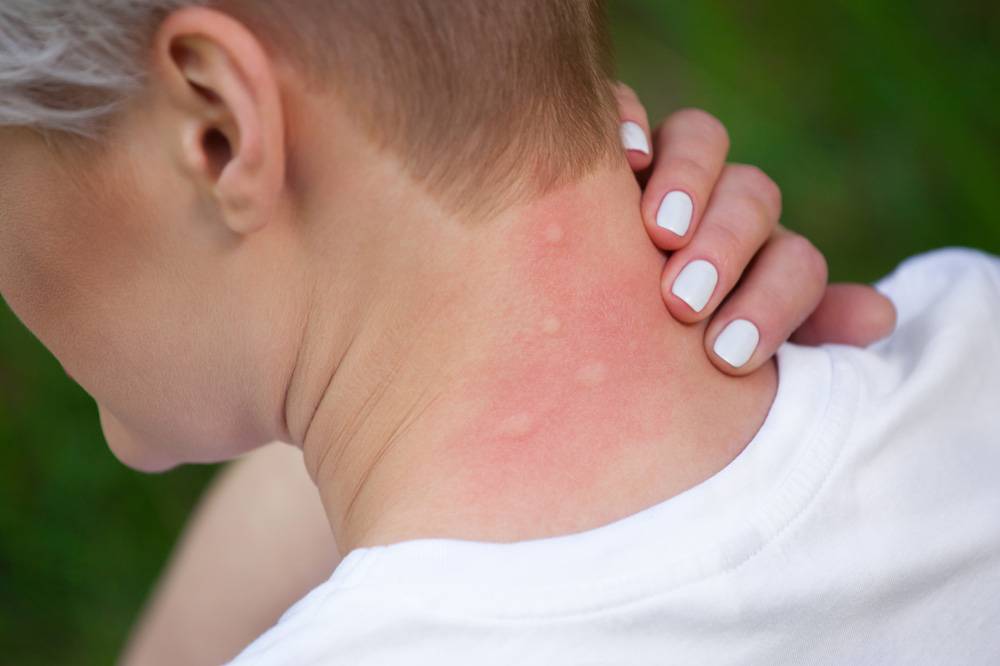
СИМПТОМЫ
Клиническая картина инфекционного поражения кожных покровов у детей различается в зависимости от формы стрептодермии у ребенка. Рассмотрим жалобы пациента при каждой из них.
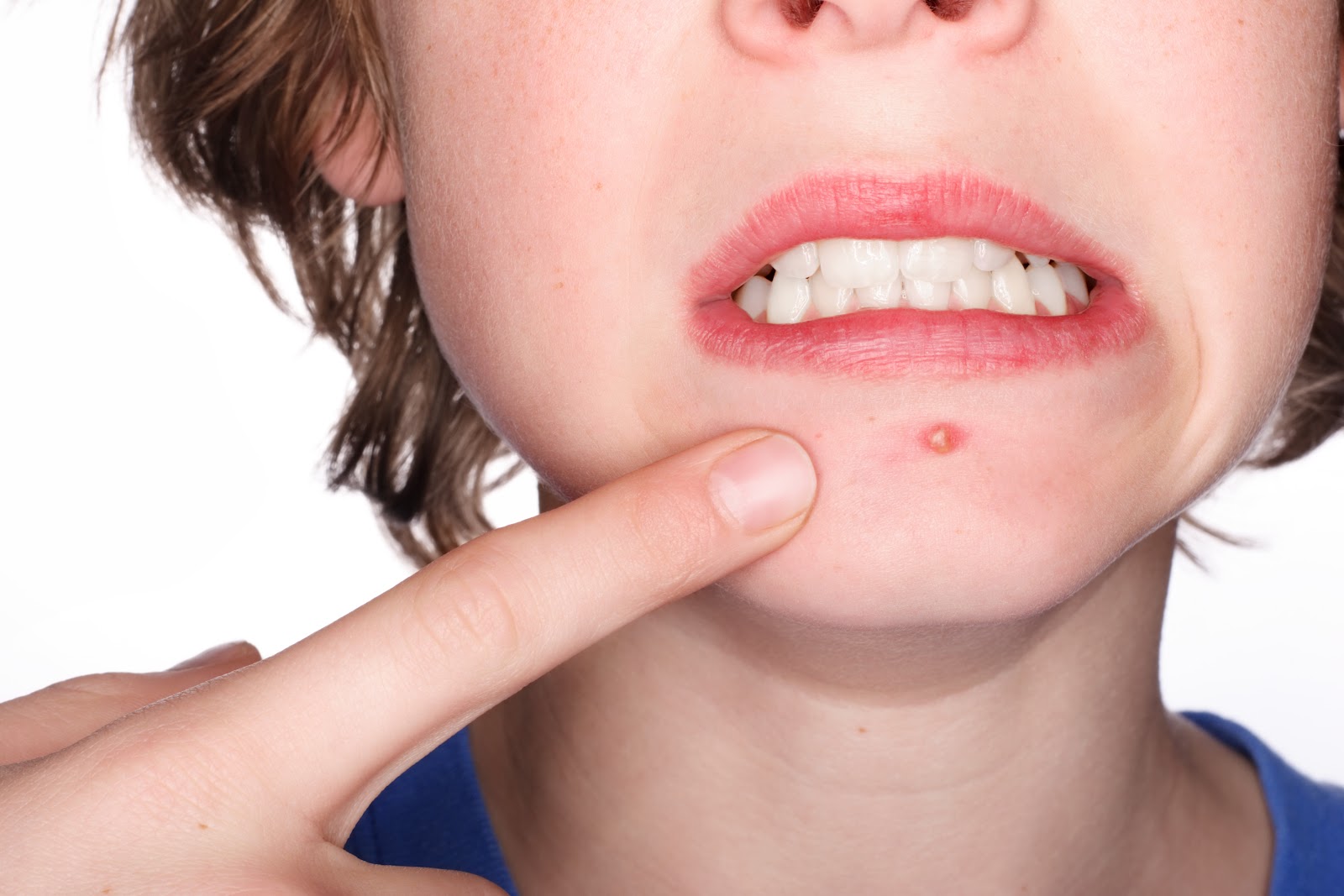
Импетиго
При такой форме стрептодермии основные жалобы у детей связаны с высыпаниями на коже и слизистых, при этом общее состояние ребенка остается удовлетворительным. Наблюдается субфебрильный подъем температуры тела, снижение аппетита, уменьшение динамики набора веса. Выраженных признаков интоксикации практически не бывает.
Главный симптом стрептодермии у детей, проявляющийся в форме импетиго, – появление фликтен. Их особенности:
- элемент сыпи напоминает пузырь с гнойным содержимым, который располагается на гиперемированном основании;
- пузыри быстро вскрываются, на их месте образуются корочки желтого цвета;
- сыпь может сопровождаться незначительным зудом;
- пузыри покрывают кожу лица, шеи, конечностей;
- в процесс может вовлекаться слизистая оболочка полости рта или носа;
- в углах рта на месте фликтен образуются поперечные трещины – заеды;
- высыпания могут рецидивировать.
Стоит помнить, что на попе у ребенка стрептодермия появляется при прогрессировании инфекционного процесса. Это должно насторожить родителей и педиатра.
Опрелость
Такая форма стрептодермии тоже дебютирует с появления пузырей у ребенка, однако, они локализуются в складках кожи, быстро превращаясь в мокнущие эрозии. Пациента беспокоят:
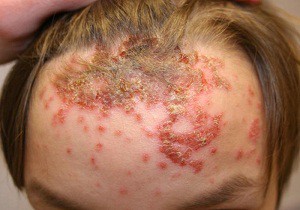
- зуд и неприятные ощущения в области поражения;
- кровоточивость поверхности эрозии;
- повышение температуры тела;
- общая утомляемость;
- нарушение стула;
- плаксивость;
- снижение аппетита;
- бессонница.
Опрелости у детей локализуются в местах крупных кожных складок, за ушными раковинами, в межпальцевых промежутках.
Эктима
При поражении глубоких слоев кожи стрептококковой флорой возникает эктима. Во время стрептодермии у детей из первичных элементов сыпи у ребенка образуются язвенные дефекты, которые сопровождаются:
- болью и зудом;
- гнойным отделяемым.
Заживление язвенных дефектов происходит на протяжении месяца. За этот период дно язвы очищается от гнойно-некротического содержимого, усиливается синтез соединительной ткани. На месте дефекта после болезни можно обнаружить рубцы.
Генерализованная стрептодермия
Отсутствие адекватной терапии и значительное снижение защитных свойств организма ребенка способствует распространению инфекции с вовлечением в патологический процесс всех слоев кожи. У таких пациентов фликтены сочетаются с опрелостями и язвенными дефектами. Чаще заболеванию подвержены нижние конечности и участки кожных покровов с травматическими повреждениями.
Бактериально-токсический шок
Течение стрептодермии у детей крайне тяжелое. Это связано с действием токсинов и продуктов жизнедеятельности патогенной микрофлоры на внутренние органы. Наиболее чувствительными к ним являются:
- Клетки нервной системы, поражение которых приводит к нарушению работы жизненно важных центров в продолговатом мозге. Вследствие этого у пациента наблюдается падение артериального давления, нарушение дыхания, расстройство сознания.
- Органы мочеполовой системы, что сопровождается падением диуреза.
- Гепатоциты, массированное повреждение которых влечет за собой печеночную недостаточность.
- Кишечник – нарушение нормальной микрофлоры с нарушением стула.
Помимо полиорганной недостаточности, у детей наблюдается гипертермия и массивные кожные высыпания.
Где чаще всего локализуются высыпания?
 Симптомы стрептодермииСуществует несколько видов данной патологии:
Симптомы стрептодермииСуществует несколько видов данной патологии:
- стрептококковая заеда (другое название — щелевидное импетиго);
- турниоль (панариций);
- импетиго буллезное;
- импетиго стрептококковое;
- стрептококковая (вульгарная) эктима;
- стрептококковая опрелость.
У каждого типа стрептодермии есть свои излюбленные места возникновения, при этом не важно, кто именно болеет – взрослый или ребенок. Так, стрептококковая опрелость чаще всего поражает подмышечные впадины, заушные и межъягодичные складки, паховую зону
Турниоль локализуется в области ногтевой пластины, а заеда в углах рта. Стрептококковая форма импетиго часто образуется на лице, туловище и конечностях, а зоной проявления буллезного импетиго являются именно кисти рук, голени и стопы ног. Для стрептококковой эктимы характерным является поражение кожи ягодичной области, а также верхних и нижних конечностей. Но все-таки самой популярной зоной поражения при стрептодермии является лицевая область.
Болезнь быстро распространяется по всей поверхности тела под влиянием таких факторов, как частые расчесы поврежденной области или попадание на нее влаги во время купания. Развитие данного заболевания в кожных складках (заушные, паховые, подмышечные и т.д.) обусловлено чрезмерным потоотделением и повышенной продукцией кожного сала в этих местах. Очень часто в таких зонах стрептодермия возникает у людей, страдающих ожирением или сахарным диабетом.
Пути заражения
Здоровая кожа ребёнка и взрослого является прочным барьером для проникновения вредных микроорганизмов. Защитные функции дермы способны снижаться при определённых условиях, некоторые из них — загрязнение кожи, неправильное кровообращение, воздействие высокой или низкой температуры. Всевозможные травмы кожного покрова также создают среду для быстрого проникновения микроорганизмов. Так как у ребёнка кожа нежнее, она более подвержена травмам и заражению инфекцией. Ссадины, потёртости, укусы и расчесы нарушают целостность дермы. Стрептодермия на лице часто возникает при обветривании, мацерации кожи.
Заразиться стрептодермией можно двумя способами — при контакте с инфицированным и через предметы общего пользования. Подобные инфекции распространены в детских садах, где дети постоянно контактируют друг с другом, пользуются одними игрушками. Взрослый чаще всего заражается стрептодермией от больного ребёнка или от инфицированных предметов, которыми пользовались заражённые дети.
Лечение во время беременности
Инфекционное заболевание при отсутствии своевременного лечения негативно влияет на плод. Симптомы стреплодермии заставляют будущую маму нервничать и волноваться за здоровье малыша.
Основные правила лечения стрепдотермии при беременности:
- При первых признаках поражений кожи обращайтесь к врачу. Лечить беременных может только дерматолог высокой квалификации.
- Пейте антибиотики, назначенные врачом. В большинстве случаев заболевание успешно лечат местные антибактериальные препараты.
- Не вскрывайте пузыри самостоятельно.
- Обрабатывайте здоровую кожу дезинфицирующими средствами.
- Поражённые участки закрывайте стерильными повязками.
- Пейте витаминные препараты.
- Старайтесь не расчёсывать язвы – инфекция распространится на новые участки.
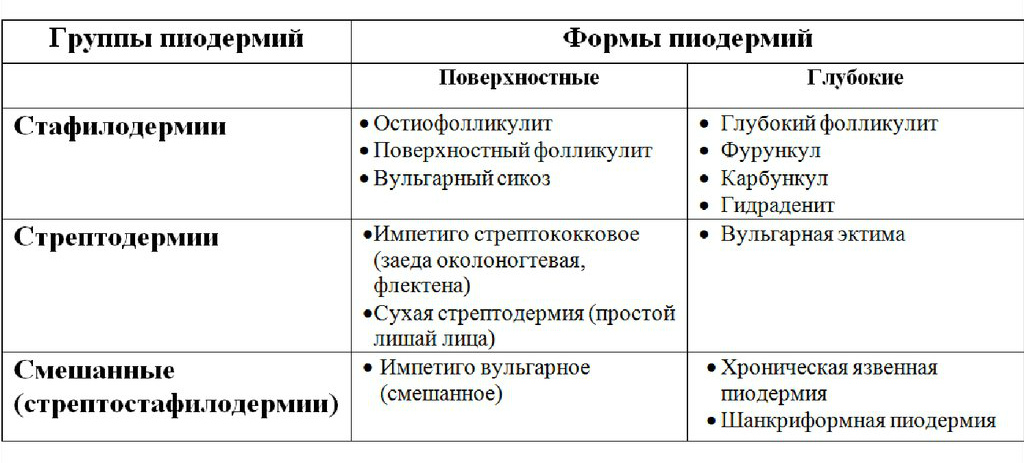
Поверхностная стрептодермия
К поверхностным формам поражения кожи стрептококком относятся2:
Стрептококковое импетиго
Сухая стрептодермия
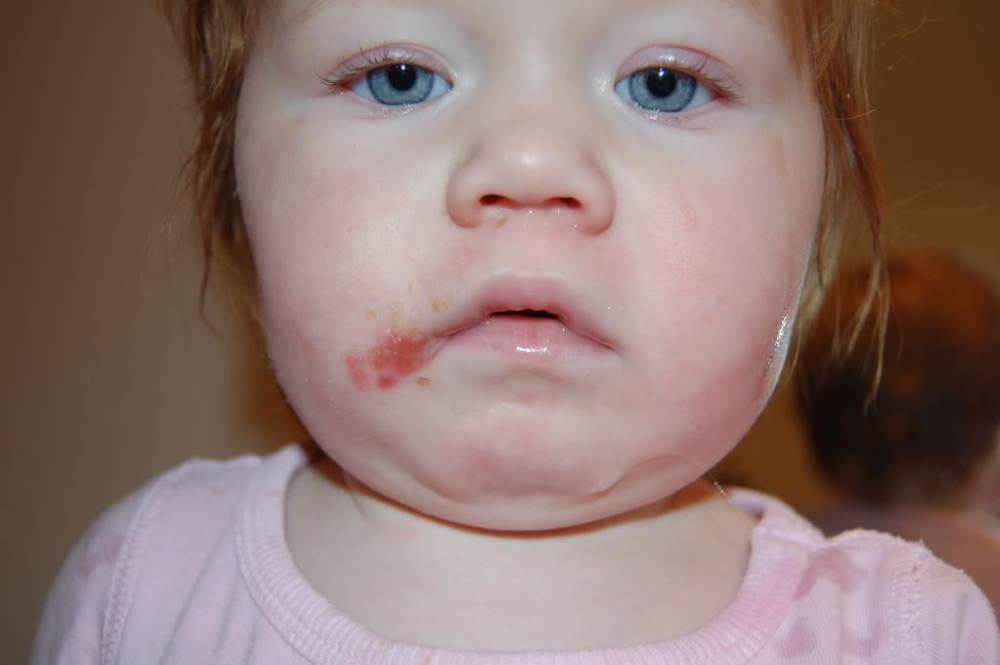
Заеда
Панариций
Стрептококковое импетиго часто возникает у женщин и детей,
так как их кожа наиболее нежная и тонкая2. Основной симптом – появление на кожных покровах пузыря с тонкой дряблой покрышкой
и с прозрачным содержимым2,6. Процесс может быстро распространяться2.
Наиболее часто стрептококковое импетиго возникает на коже лица,
реже – других частей тела. Поражение складок за ушами или вокруг
носа называется щелевидное импетиго2.
Сухая стрептодермия чаще всего развивается у детей в возрасте 7-10 лет1. Иногда могут отмечаться вспышки заболевания среди детей, преимущественно в весеннее время2. Однако заболевание может наблюдаться и у взрослых. Способствует возникновению заболевания посещение бассейнов, в результате чего происходит сдвиг pH кожи
в щелочную среду. Это приводит к снижению бактерицидных свойств эпителия и возникновению сухой стрептодермии2.
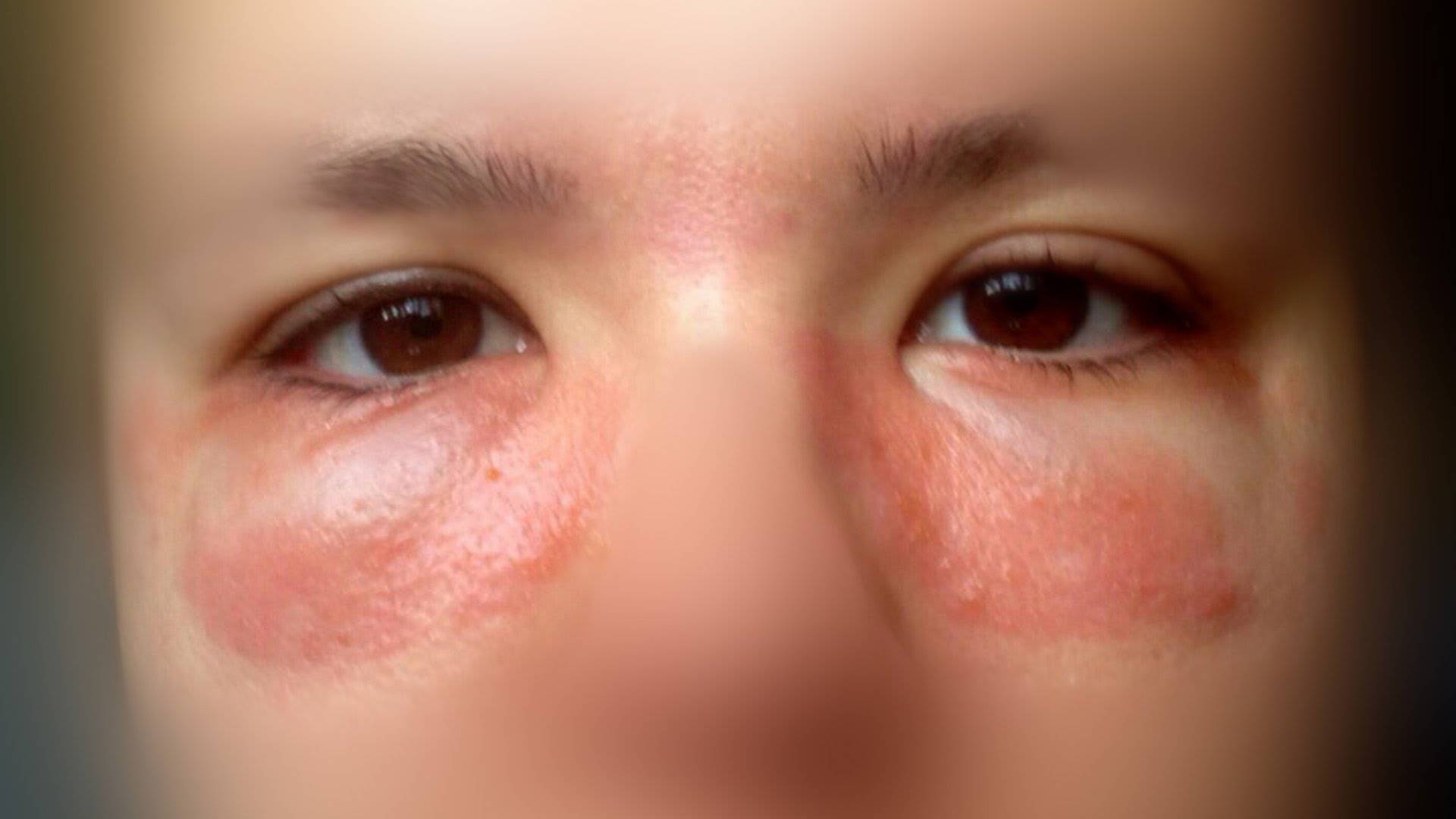
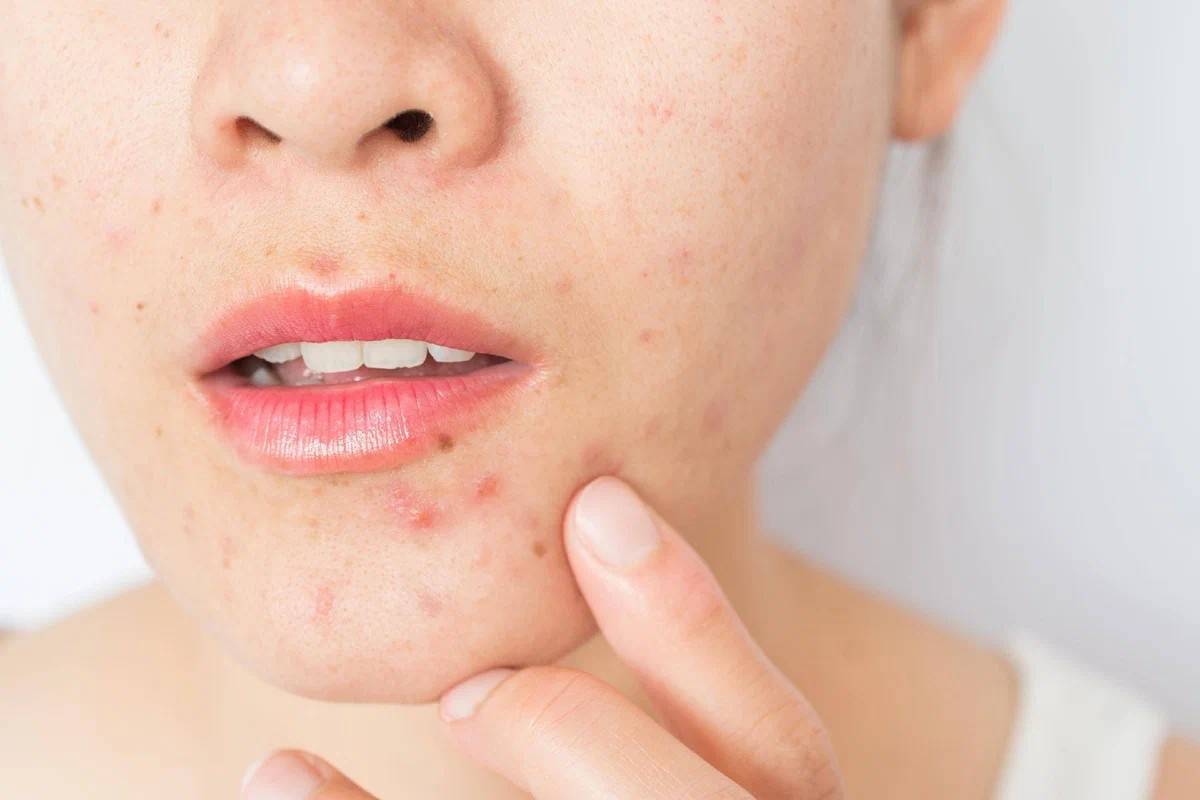
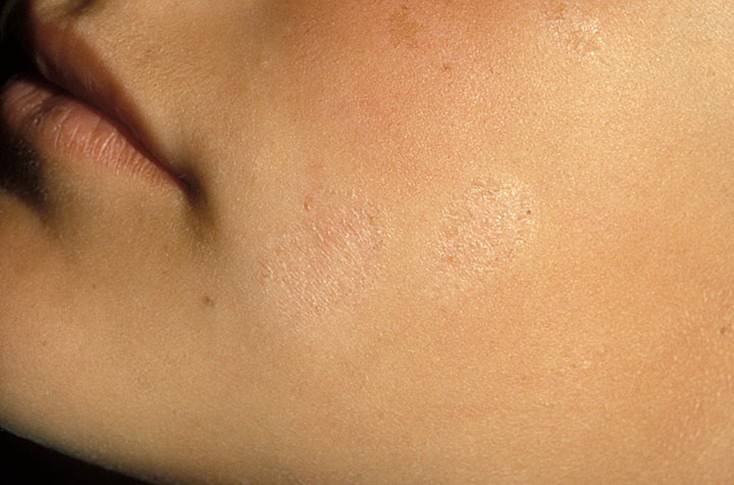
Как выглядит данная форма стрептодермии? На коже появляется единичное или множественные пятна. Наиболее часто поражается область лица. Такой вариант стрептодермии называется «простой лишай лица»1,3. Реже пятна возникают на других участках тела – спине, ягодицах, конечностях1. Пятно имеет бледно-розовый цвет, округлую форму, шелушится. Болевые ощущения обычно отсутствуют, изредка могут наблюдаться такие симптомы, как зуд в области высыпаний, сухость кожи2. Постепенно пятно может увеличиваться в размере до 3-4-х см1.
Под действием солнечных лучей пятна исчезают, оставляя после себя участки кожи светлого цвета1. Возможно длительное течение болезни,
с периодами обострений2.
Заеда – появление симптомов стрептодермии в уголках рта.
Поверхностный панариций обычно возникает у детей, имеющих привычку обкусывать ногти6.
ЛЕЧЕНИЕ
Лечить стрептодермию у детей необходимо в условиях инфекционного стационара. Терапия разделяется на два направления:
- местная;
- общая.
К местной терапии относится:

- применение антибактериальных мазей, кремов или растворов;
- примочки или влажные повязки с дезинфицирующими средствами;
- репаративные препараты.
Для общей терапии используют:
- антибиотики широкого спектра действия;
- антигистаминные лекарственные средства;
- поливитаминные комплексы;
- иммуностимуляторы.
При бактериально-токсическом шоке объем терапии значительно расширяется. Лечение стрептодермии у детей при таких симптомах, помимо борьбы с возбудителем, направлено на поддержание работы внутренних органов.
Лечение питириаза
Когда у пациента диагностирована болезнь Жибера, дерматолог разрабатывает индивидуальную схему лечения, чтобы избежать опасных осложнений. Существует мнение, что розовый лишай пройдет самостоятельно через несколько недель. В результате появляются осложнения, и пациент приходит к дерматологу с запущенной формой заболевания.
Медикаментозное лечение включает назначение следующих препаратов:
- антигистаминные средства, избавляющие пациента от кожного зуда, отеков и покраснений на теле
- кортикостероидные, десенсибилизирующие и противозудные мази На пораженные кожные покровы наносят и слегка втирают лечебные составы, содержащие бетаметазон, гидрокортизон и пр. Медикаменты устраняют высыпания, избавляют от шелушения, эффективно восстанавливают кожу.
- подсушивающие средства, содержащие цинк, для ускорения заживления кожных покровов
- антибиотики широкого спектра действия показаны в случаях, когда к розовому лишаю присоединяется бактериальная инфекция Самостоятельно начинать прием антибактериальных препаратов недопустимо, так как они подбираются индивидуально с учетом лабораторных анализов.
- противогрибковые лекарства: назначают препараты, содержащие клотримазол и другие активные вещества, местно в виде гелей и мазей
- противовирусные лекарства, содержащие ацикловир и другие активные компоненты Проведенные дерматологические испытания подтвердили, что если с первых дней назначать противовирусные средства в сочетании с антибиотиками, то пациент быстро восстанавливается.
- нейтральные водно-взбалтываемые препараты Дерматологи назначают пациентам с розовым лишаем аптечные болтушки, содержащие оксид цинка, ментол и анестезин. Данные средства снимают зуд и болезненность поврежденных участков и ускоряют выздоровление.
- йод – средство агрессивное, но крайне эффективное Травмированные кожные покровы обрабатывают йодом утром и вечером. Первоначально кожа начинает активнее шелушиться, но потом на ней не остается лишних чешуек. Не все специалисты рекомендуют своим пациентам прижигать поврежденные участки йодом, так как при неправильном использовании этот препарат может навредить.
Рекомендации для пациентов
В период лечения пациенту рекомендовано придерживаться следующих рекомендаций:
- Соблюдать гипоаллергенную диету: отказаться от орехов, цитрусовых, шоколадок, меда и пр. Из меню должны быть исключены продукты, в составе которых присутствуют искусственные красители. Стоит ограничить употребление жареных блюд, газированных напитков, фаст-фуда, крепкого алкоголя и кофе.
- В разумных пределах ограничить водные процедуры, отдать предпочтение душу.
- Отказаться от использования агрессивных гигиенических и косметических средств для тела. Гели и другие моющие средства не должны пересушивать кожу.
- Отдать предпочтение нательному белью из натуральных тканей.
- Умеренные солнечные ванны – ультрафиолет помогает кожным покровам быстрее восстановиться.
- Соблюдать рекомендации дерматолога, наносить на кожу только средства, рекомендованные специалистом.
- Народные средства можно использовать только после консультации с лечащим врачом.
Прогноз
Болезнь Жибера успешно лечится: через несколько недель исчезают зудящие розовые пятна и другие симптомы болезни. В случае осложнения грибковыми или бактериальными инфекциями, выздоровление может наступить не раньше, чем через два месяца. У человека, переболевшего розовым лишаем, нет стойкого иммунитета, и существует риск снова заболеть
Пациентам, склонным к аллергии, важно правильно питаться, укреплять собственный иммунитет и придерживаться здорового образа жизни. Никогда нельзя забывать о правилах личной гигиены, использовать только собственные гигиенические принадлежности. Это необходимо, так как в исключительных случаях питириаз может передаваться через них
Это необходимо, так как в исключительных случаях питириаз может передаваться через них.
- Грибок ногтевых пластинок
- Атопический дерматит
Кожные заболевания, похожие на стрептодермию – как отличить?
Дифференциальная диагностика стрептодермии:
| Заболевание кожи | Клинические особенности | Как выглядит? (фото) |
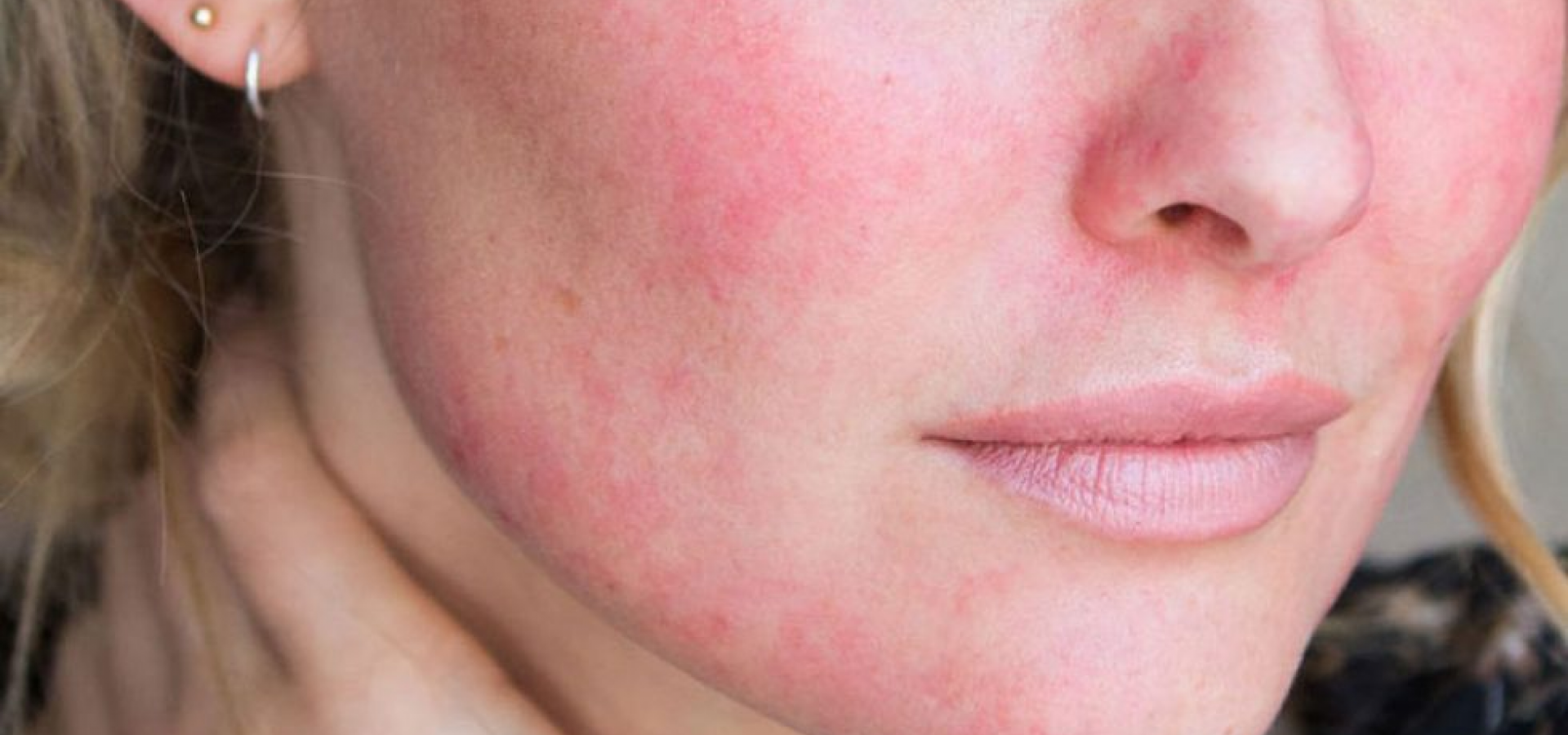
| Атопический или аллергический дерматит |
| 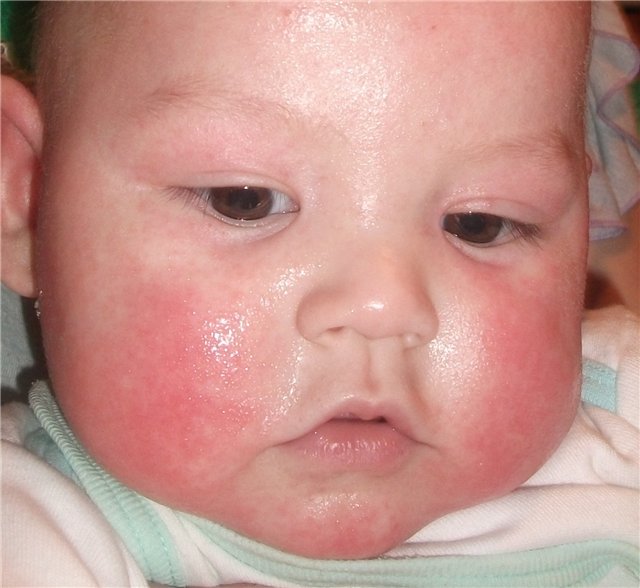 Фото: симптомы атопического дерматита.Фото: атопический дерматит, осложненный стрептодермией. Фото: симптомы атопического дерматита.Фото: атопический дерматит, осложненный стрептодермией. |
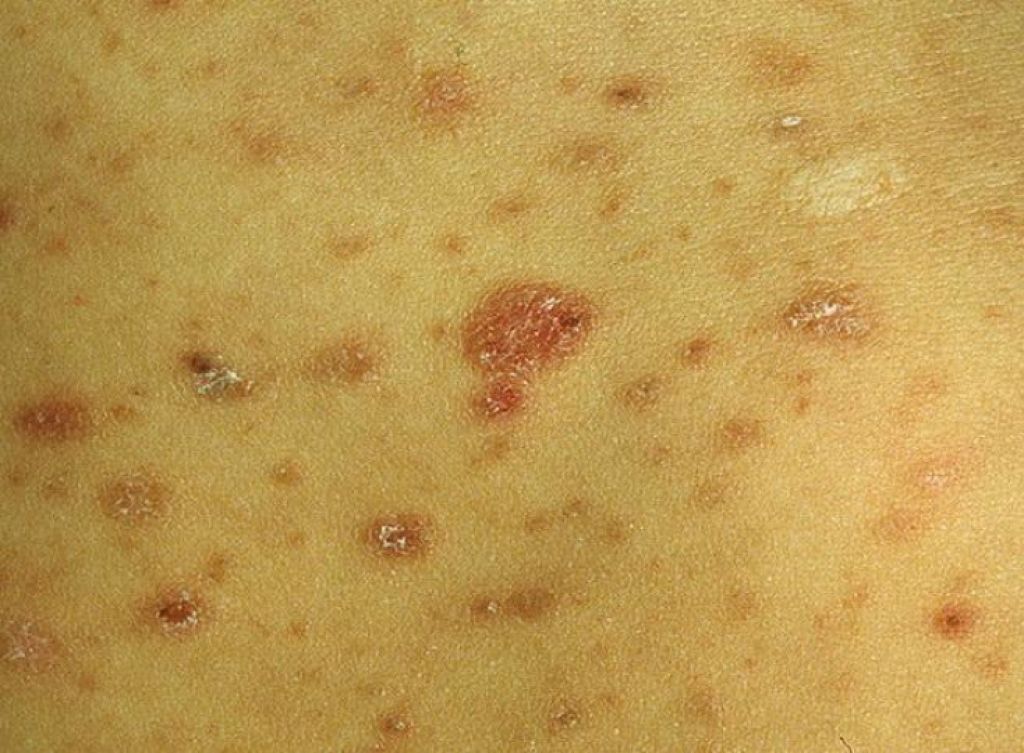
| Экзема |
| 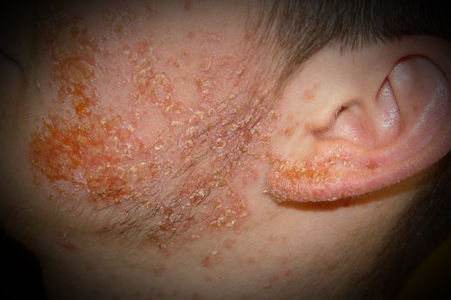 Фото: микробная экзема, осложнившая хроническую стрептодермию. Фото: микробная экзема, осложнившая хроническую стрептодермию. |
| Опоясывающий герпес или опоясывающий лишай |
| 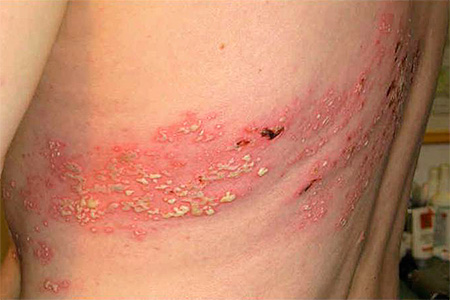 Фото: симптомы опоясывающего герпеса. Фото: симптомы опоясывающего герпеса. |
| Ветрянка |
| 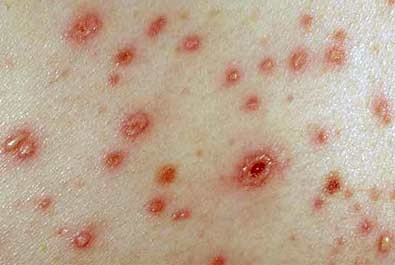 Фото: Высыпания при ветряной оспе. Фото: Высыпания при ветряной оспе.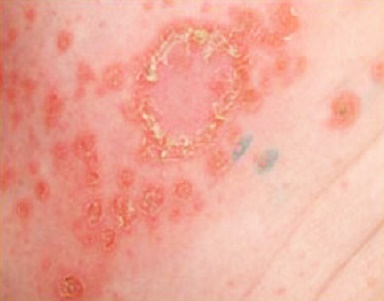 Фото: высыпания при стрептодермии (импетиго). Фото: высыпания при стрептодермии (импетиго). |
| Стафилококковая пиодермия |
| 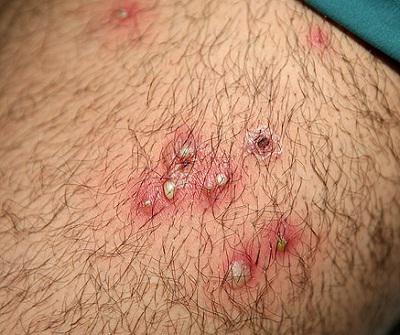 Фото: симптомы стафилококковой пиодермии (остиофолликулит). Фото: симптомы стафилококковой пиодермии (остиофолликулит).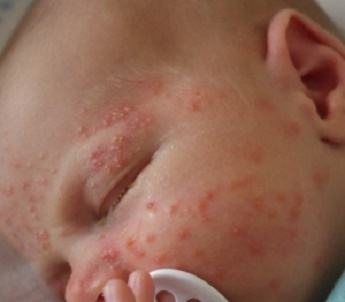 Фото: стафилодермия новорожденных (везикулопустулез). Фото: стафилодермия новорожденных (везикулопустулез). |
| Отрубевидный лишай |
| 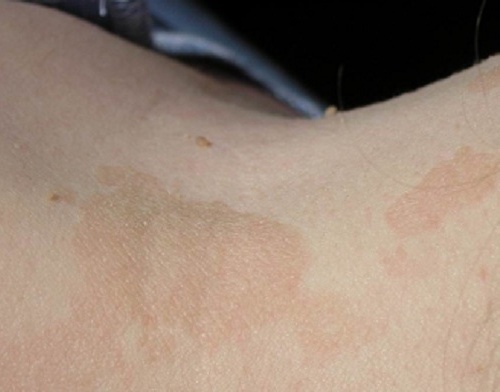 Фото: отрубевидный лишай (грибковое поражение кожи). Фото: отрубевидный лишай (грибковое поражение кожи).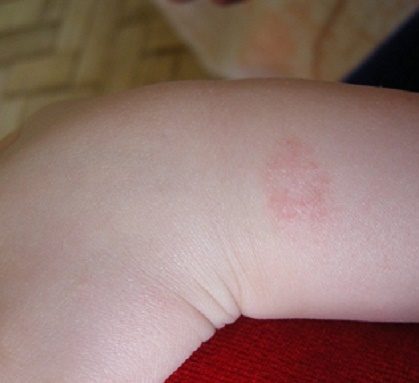 Фото: простой лишай или сухая стрептодермия. Фото: простой лишай или сухая стрептодермия. |
Прием ведется строго по предварительной записи !!!
Записаться на прием в клинику
+7 (495) 125-49-50
Ежедневно
- Перезвоните мне
Стрептодермия у взрослых вызывается стрептококками, которые находятся не только на предметах обихода, но и являются частью микрофлоры слизистой оболочки носоглотки у носителей. Стрептодермия у взрослых может принимать самые разнообразные формы течения: от небольшого высыпания на лице до обширного поражения в области спины или нижних конечностей. Передается стрептодермия в основном контактно-бытовым путем, в том числе и при пользовании общей посудой.
У взрослых в отличие от детей эта болезнь может возникнуть на фоне других заболеваний, которые ослабляют иммунитет человека и заболевание переходит в другую более тяжелую стадию. Кроме того, установлено, что стрептодермия часто развивается в закрытом обществе, например, в воинской части либо исправительной колонии.
Записаться на консультацию к дерматологу можно у наших консультантов по телефону +7 (495) 125-49-50
Цены на услуги Адреса клиник Высыпание на туловище Зуд в уретре Анализы на дому Вызов дерматолога на дом
Интересные факты
- Стрептодермия встречается в любом возрасте, но чаще всего у детей в возрасте до 10 лет. Вес стрептодермии в детской дерматологии составляет более половины всех заболеваний кожи, это 60%. Согласно статистике, стрептококковая пиодермия встречается чаще, чем аллергические дерматиты и псориаз.
- Причиной стрептодермии в большинстве случаев является бета-гемолитический стрептококк, который может вызывать и другие заболевания: скарлатина, гнойная ангина, воспалительные заболевания верхних дыхательных путей, легких, почек, сердца и многие другие патологии. Но, кроме всего этого, предполагают, что бета-гемолитический стрептококк является пусковым механизмом развития некоторых аутоиммунных болезней, а именно ревматических патологий.
- Интересно, что стрептодермией чаще болеют дети, которые постоянно или временно проживают в детских коллективах (детские дома, интернаты, санатории и летние лагеря), а также дети из многодетных семей.
- Стрептодермия может протекать как отдельное заболевание или как осложнение при других заболеваниях с поражением кожи, например, при аллергическом дерматите, ветряной оспе и герпесе.
- Появилась стрептодермия – пора задуматься об иммунитете и мерах укрепления защитных сил своего организма. Ведь стрептококк окружает нас везде, живет на коже и слизистых оболочках, а пиодермия развивается не у всех и не всегда, часто все дело в иммунной системе.
Как начинается стрептодермия? — стадии развития
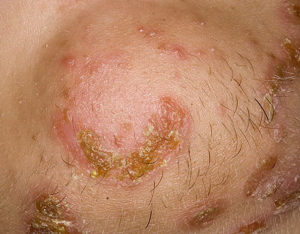 Стрептодермия на лице у детей и взрослыхТак как же начинается стрептодермия? В месте присоединения инфекции (чаще всего на коже рук и лица) возникают небольшие пятнышки с красноватым оттенком. Через определенный период времени (1-2 суток) на месте пятен образуются фликтены (пузыри), заполненные гноем и окруженные воспалительным ободком ярко-красного цвета. По мере прогрессирования болезни, пузыри разрастаются и вскрываются, рядом возникают новые высыпания. Лопнувший пузырь покрывается желто-коричневой или серой корочкой, под которой, после нарушения ее целостности, можно обнаружить эрозированную поверхность кожи.
Стрептодермия на лице у детей и взрослыхТак как же начинается стрептодермия? В месте присоединения инфекции (чаще всего на коже рук и лица) возникают небольшие пятнышки с красноватым оттенком. Через определенный период времени (1-2 суток) на месте пятен образуются фликтены (пузыри), заполненные гноем и окруженные воспалительным ободком ярко-красного цвета. По мере прогрессирования болезни, пузыри разрастаются и вскрываются, рядом возникают новые высыпания. Лопнувший пузырь покрывается желто-коричневой или серой корочкой, под которой, после нарушения ее целостности, можно обнаружить эрозированную поверхность кожи.
Выделяют три стадии развития стрептодермии:
- Буллезная стадия – характеризуется появлением мелких пузырьков, область поражения ограничена, небольших размеров.
- Небуллезная стадия – наблюдается поражение более глубоких слоев кожи, фликтены плохо и долго заживают, после их вскрытия образуются язвы.
- Переход болезни в хроническую форму.
Иногда встречается сухая форма стрептодермии, клинические признаки которой немного отличаются от вышеописанных симптомов. При сухом типе заболевания, на поверхности кожи лица, спины, верхних и нижних конечностей образуются розоватые пятна, диаметром от 2-4 см. Они покрыты мелкими сероватыми чешуйками, которые отделяются, вызывая шелушение. Главным отличием этой формы болезни является отсутствие характерных мокнущих фликтен, которые образуются крайне редко.